Перейти к:
Управление здравоохранением на основе анализа первичных данных
https://doi.org/10.47093/2713-069X.2025.6.3.20-30
Аннотация
Для управления здравоохранением необходимо обеспечение процесса принятия организационных решений. Министерством здравоохранения Российской Федерации в период COVID-19 была отработана система еженедельных аналитических отчетов о смертности населения. Результаты этого мониторинга являются основой принятия управленческих решений по совершенствованию организации медицинской помощи. Цель. Создание модели анализа смертности для применения в целях управления здравоохранением на основе первичных данных. Материалы и методы. Источник данных о зарегистрированных умерших за период с 2019 по 2023 г. – данные Федерального реестра медицинских документов о смерти единой государственной информационной системы в сфере здравоохранения (ФРМДС ЕГИСЗ), Федеральной службы государственной статистики и Федерального регистра лиц, больных COVID-19. Обработка и визуализация данных произведены с помощью программы Microsoft Excel, PowerPoint и на автоматической основе на базе ЕГИСЗ. Результаты. Результаты еженедельной оперативной обработки данных ФРМДС ЕГИСЗ соотносятся с оперативными данными о смертности, опубликованными Росстатом. Используемый подход позволяет максимально охватить учтенный в первичных данных о смертности вклад острых инфекционных заболеваний, а показатели летальности пациентов отражают качество оказания медицинской помощи. На основе выбранных показателей разработана методика расчета интегрального индекса, который отражает уровень риска, связанного с ростом смертности от COVID-19. Заключение. Существующие информационные системы и отработанные подходы к анализу данных позволяют повышать эффективность управления здравоохранением, при этом набор показателей и периодичность их расчета могут быть адаптированы к запросам организаторов здравоохранения.
Ключевые слова
Для цитирования:
Котова Е.Г., Папанова Е.К. Управление здравоохранением на основе анализа первичных данных. Национальное здравоохранение. 2025;6(3):20-30. https://doi.org/10.47093/2713-069X.2025.6.3.20-30
For citation:
Kotova E.G., Papanova E.K. Healthcare management based on primary data analysis. National Health Care (Russia). 2025;6(3):20-30. (In Russ.) https://doi.org/10.47093/2713-069X.2025.6.3.20-30
ВВЕДЕНИЕ
Указом Президента Российской Федерации одной из национальных целей развития Российской Федерации определено увеличение ожидаемой продолжительности жизни (ОПЖ) до 78 лет к 2030 г. и до 81 года к 2036 г.1 Эффективность работы системы здравоохранения является одним из ключевых факторов роста ОПЖ. Поскольку этот рост определяется снижением смертности населения, для управления здравоохранением в целях увеличения ОПЖ и достижения национальной цели необходимо определить таргетные меры по снижению смертности. Соответственно необходима декомпозиция показателей смертности по признакам, позволяющим разрабатывать эти мероприятия: по полу, возрастным группам, причинам смерти, регионам и т.д.2
Существующий порядок обработки данных о смерти Федеральной службой государственной статистики (Росстат) не позволяет организаторам здравоохранения оперативно принимать решения по изменению подходов к организации медицинской помощи. Так, согласно Федеральному плану статистических работ публикация оперативных данных о зарегистрированных умерших осуществляется ежемесячно на 28–33-й рабочий день после отчетного периода3. При этом подробная информация о распределении умерших по причинам смерти и другим признакам доступна только в окончательных годовых данных, разработка которых заканчивается в июне года, следующего за отчетным.
Вместе с тем анализ изменения числа умерших на оперативной основе необходим для своевременной разработки и внедрения мер по снижению смертности и улучшению качества оказания медицинской помощи. Это актуально как в период сезонных колебаний смертности, обусловленных распространением инфекционных заболеваний, так и в рамках плановой работы по разработке мероприятий по снижению смертности. Особенно остро такая потребность возникла в период пандемии COVID-19, когда стремительный рост числа заболевших новой коронавирусной инфекцией сопровождался ростом избыточной смертности и требовал принятия оперативных управленческих решений в целом по стране и в каждом регионе.
Министерством здравоохранения Российской Федерации на основе данных о зарегистрированных медицинских свидетельствах о смерти (МСС) начиная с 2020 г. отработана система еженедельных автоматизированных аналитических отчетов на основании расчета группы показателей смертности населения. Результаты еженедельного мониторинга, построенного на анализе первичных данных из информационных систем, являются основой принятия управленческих решений по совершенствованию организации медицинской помощи.
Цель – создание модели анализа смертности для управления здравоохранением на основе первичных данных о смертности населения.
МАТЕРИАЛЫ И МЕТОДЫ
Источником данных о зарегистрированных умерших за период с 2019 по 2023 г. явились данные Единого государственного реестра записей актов гражданского состояния (ЕГР ЗАГС)4 о зарегистрированных МСС, который с 2019 г. ведется в электронном виде. В источнике не учитываются МСС, выданные взамен предварительных и взамен окончательных.
Использовались также данные Федеральной службы государственной статистики (Росстата) о численности населения регионов Российской Федерации5.
В качестве источника данных о числе заболевших, выздоровевших и умерших пациентов с COVID-19 и внебольничной пневмонией в 2020–2022 гг. использовался Федеральный регистр лиц, больных COVID-19 (оператор ресурса – Минздрав России)6. В регистре ведется учет информации о лицах с подтвержденным диагнозом новой коронавирусной инфекции и лицах с пневмонией. Внесение информации осуществляется медицинскими организациями.
Избыточная смертность рассчитывалась как разница между числом зарегистрированных умерших за определенный период и ожидаемым числом умерших, в качестве которого используется число умерших за аналогичный период года, выступающего в качестве базы для сравнения (2019 г. или начало 2020 г.).
Относительный показатель избыточной смертности рассчитывался как отношение числа избыточных смертей к ожидаемому числу умерших.
Расчет интегрального индекса осуществлялся по следующей методике:
1) нормирование каждого показателя с учетом максимального и минимального значения в регионах России;
2) суммирование нормированных баллов с учетом присвоенных каждому показателю весов в зависимости от значимости каждого из факторов:
- прирост числа умерших от всех причин за последние две недели – 2;
- доля прироста, обусловленная COVID-19, пневмонией и прочими причинами, ассоциированными с COVID-19 – 1;
- доля умерших в первые сутки от всех умерших – 1;
- летальность больных с COVID-19 и пневмонией – 1;
- занятость коечного фонда – 0,5;
- численность населения – 1;
3) сумма баллов, полученная на шаге 2, приводится к шкале от 1 до 10, максимальное значение индекса – 10, означает наибольший среди регионов России уровень риска, связанного с COVID-19 и острыми респираторными заболеваниями.
Первоначально обработка, анализ данных и другие расчеты произведены с помощью программы Microsoft Excel, визуализация данных осуществлялась с помощью программы PowerPoint и Microsoft Excel. В дальнейшем показатели основной части виджетов интерактивной витрины данных (дашборда) рассчитывались и визуализировались на автоматической основе на базе Единой государственной информационной системы в сфере здравоохранения (ЕГИСЗ).
РЕЗУЛЬТАТЫ
Источники первичных данных и критерии их отбора для использования в целях анализа и мониторинга
Для оперативного мониторинга источники первичных данных должны отвечать следующим критериям:
1) оперативность получения информации – доступность ежедневной выгрузки данных;
2) форма ведения – в электронном виде (единый формат, отсутствие случайных ошибок). Этому требованию в наибольшей степени отвечают государственные информационные системы и ресурсы.
Статистика смертности формируется на основе данных МСС и медицинских свидетельств о перинатальной смерти. Эти документы (учетные формы № 106/у и 106-2/у) выдаются медицинскими организациями любой организационно-правовой формы и заполняются врачами7.
С 2022 г. заполнение МСС осуществляется медицинскими организациями в электронном виде через Федеральный реестр медицинских документов о смерти (ФРМДС) ЕГИСЗ, имеющего модуль по проверке правильности кодирования причин смерти8. Информационная база ФРМДС ЕГИСЗ имеет единую структуру и содержит данные всех полей МСС, включая информацию о возрасте, поле, причинах смерти, месте жительства, месте наступления смерти. Кроме того, через систему межведомственного электронного взаимодействия в ФРМДС ЕГИСЗ загружаются данные регистрации смертей из системы ЕГР ЗАГС, что позволяет формировать данные для мониторинга смертности в соответствии с методологией Росстата. В разработке также находится учет данных ФРМДС ЕГИСЗ из МСС, выданных взамен предварительных и взамен окончательных, при формировании аналитических отчетов.
При государственной регистрации смерти данные МСС и актовой записи о смерти вносятся в ЕГР ЗАГС, представляющий собой единую базу данных актов регистрации смерти во всех регионах России9. База данных об умерших из ЕГР ЗАГС передается в Росстат, где эти данные обрабатываются и впоследствии публикуются на ресурсах официальной статистической информации.
Дополнительным источником являются регистры болезней и причин смерти. При условии качественного ведения их данные могут существенно расширить анализ факторов риска и других закономерностей смертности от отдельных причин. Актуальный пример регистра – Федеральный регистр лиц, больных COVID-19, который реализован в виде единой информационной системы и базы данных10.
Таким образом, существующие в России информационные системы отвечают упомянутым критериям и позволяют проводить оперативный мониторинг показателей смертности на уровне Российской Федерации и субъектов Российской Федерации, с использованием единой методологии.
Показатели, характеризующие эффективность деятельности региональных систем здравоохранения по доступности и качеству медицинской помощи
Прирост числа умерших (избыточная смертность). В условиях пандемии COVID-19 наиболее объективным критерием для оценки эффективности противоэпидемических мер и деятельности региональных систем здравоохранения являлся показатель избыточной смертности.
Прирост общего числа умерших за прошедший период года (накопительным итогом) по сравнению с аналогичным периодом предыдущего года рассчитывается еженедельно по данным ЕГР ЗАГС / ФРМДС ЕГИСЗ (рис. 1) о числе зарегистрированных МСС (по дате регистрации в органах ЗАГС).
Краткосрочные тенденции изменения числа умерших. Показатель избыточной смертности за длительный период может не отражать самые последние тенденции в изменении смертности населения. В период распространения сезонных инфекционных заболеваний (острая респираторная вирусная инфекция, грипп, COVID-19) актуально отслеживание изменения числа умерших в течение периода, отражающего скорость распространения инфекции и инкубационный период заболевания. Например, рост числа умерших за последние две недели в сравнении с двумя предыдущими неделями текущего года отражает последствия роста заболеваемости инфекционными заболеваниями в регионе, тогда как небольшие колебания этого значения от недели к неделе (как рост, так и снижение) могут рассматриваться как возможный признак выхода на плато по числу заболевших и числу умерших (рис. 2).
Вклад отдельных причин смерти в изменение числа умерших. В период пандемии COVID-19 рост смертности происходил не только за счет прямого влияния этой инфекции, но и за счет косвенного, в том числе как прочего важного состояния, способствовавшего смерти. С учетом особенностей этиологической расшифровки возбудителя и различий в подходах к выбору первоначальной причины смерти смертность от пневмонии нерасшифрованной этиологии должна рассматриваться как часть бремени острых инфекционных заболеваний. Таким образом, в качестве индикатора, отражающего вклад острых инфекционных заболеваний в избыточную смертность, использовалась доля смертей, связанных с COVID-19 и внебольничными пневмониями13, от общего прироста числа умерших. Используемый подход позволял максимально охватить учтенный в первичных данных о смертности прямой и косвенный вклад COVID-19 (рис. 3).
Низкая по сравнению со среднероссийским показателем доля смертей, связанных с COVID-19 и внебольничными пневмониями, от общего прироста числа умерших при существенном росте числа умерших рассматривалась как результат дефектов кодирования причин смерти либо как следствие снижения доступности медицинской помощи лицам с хроническими неинфекционными заболеваниями в конкретном регионе и муниципалитете.
Летальность пациентов с COVID-19 и пневмонией. Для оценки организации и качества оказания медицинской помощи в период пандемии рассчитывались показатели летальности (рис. 4). Для исключения влияния особенностей регистрации заболевания (наличие лабораторного подтверждения) и выбора первоначальной причины смерти рассчитывался показатель летальности пациентов с основным клиническим диагнозом «COVID-19» и «пневмония»14. Этот подход отражает прямой и косвенный вклад COVID-19 в показатели летальности от острых инфекционных заболеваний. Показатель досуточной летальности15 пациентов с COVID-19 и пневмонией отражает качество оказания медицинской помощи, в том числе на амбулаторном этапе, и своевременность госпитализации. Показатели летальности в разрезе каждого региона анализировались в совокупности с заболеваемостью COVID-19 и избыточной смертностью (прирост числа умерших от всех причин смерти) и сопоставлялись между разными волнами COVID-19.
Результаты расчета интегрального индекса и его апробация
Приведенные выше показатели использовались для расчета интегрального индекса (рис. 5), который в условиях распространения новой коронавирусной инфекции включал в себя показатели изменения числа умерших и показатели смертности и летальности от острых инфекционных заболеваний.
Полученные результаты ранжирования регионов по интегральному индексу позволяли оценивать степень устойчивости региональных систем здравоохранения в условиях распространения новой коронавирусной инфекции. В регионы с высоким уровнем риска роста смертности и снижения ОПЖ за счет распространения COVID-19 направлялись мультидисциплинарные бригады врачей-специалистов и организаторов здравоохранения для выявления и разбора конкретных проблем в организации и оказании медицинской помощи в условиях пандемии, и оказания практической и организационно-методической помощи. На основе рейтингования регионов по интегральному риску принимались решения о проведении контрольно-надзорных мероприятий, внесении изменений в ведомственные акты и приказы и об усилении ограничительных мероприятий. При этом табличная форма представления результатов позволяет видеть компоненты формирования интегральной оценки и уровень риска по каждому из показателей, входящих в расчет индекса (табл.).
Модель оценки ситуации в регионах Российской Федерации в условиях распространения новой коронавирусной инфекции была апробирована Минздравом России на совещаниях в федеральных округах и субъектах Российской Федерации, на заседаниях Координационного совета при Правительстве Российской Федерации по борьбе с распространением новой коронавирусной инфекции и Оперативного штаба по предупреждению завоза и распространения новой коронавирусной инфекции на территории Российской Федерации и использовалась для оперативной оценки ситуации в регионах России на еженедельной основе.
Помимо мониторинга показателей смертности в регионах, отработанные подходы к анализу данных о смертности внедрены также на уровне муниципальных образований, населенных пунктов, а также врачебных участков на основе региональных информационных систем (рис. 6).
Система еженедельных аналитических отчетов, отработанная Минздравом России в период пандемии COVID-19 (март 2020 – май 2023 гг.), была адаптирована для использования в постковидный период (с мая 2023 г.), когда заболеваемость острыми инфекционными заболеваниями уже не являлась определяющим фактором изменения числа умерших и не требовала оперативного изменения распределения ресурсов в системе здравоохранения. В соответствии с запросами организаторов здравоохранения методика расчета интегрального индекса была адаптирована для анализа рисков недостижения национальной цели по увеличению продолжительности жизни. В рамках этой работы используются подходы к работе с данными из информационных систем, расчету показателей и визуализации данных, апробированные в период COVID-19, однако состав показателей отражает изменение ОПЖ и смертности от хронических неинфекционных заболеваний.

Рис. 1. Пример виджета. Основные тенденции смертности в Российской Федерации, 30 неделя 2022 г. (по данным ЕГР ЗАГС на 28.07.2022)11
Fig. 1. Example of the widget. Main mortality trends in the Russian Federation, week 30 of 2022 (data from EGR ZAGS on July 28, 2022)
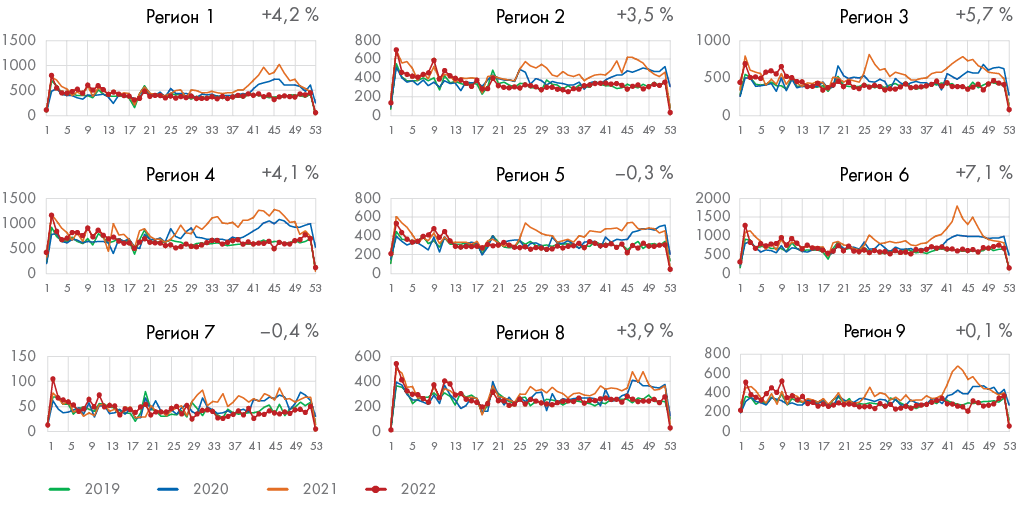
Рис. 2. Пример виджета. Число умерших по субъектам Российской Федерации по неделям 2019–2022 гг. по данным ЕГР ЗАГС на 06.01.2023 г.12
Fig. 2. Example of the widget. Number of deaths by regions of Russia by weeks 2019–2022, data from EGR ZAGS on 06.01.2023

Рис. 3. Пример виджета. Вклад COVID-19 и пневмонии в прирост числа умерших по субъектам Российской Федерации в 2021 г. на конец 4-й волны пандемии (по данным ЕГР ЗАГС)16
Fig. 3. Example of the widget. Contribution of COVID-19 and pneumonia to the increase in the number of deaths by regions of Russia in 2021 at the end of the 4th wave of the of the pandemic (data from EGR ZAGS)
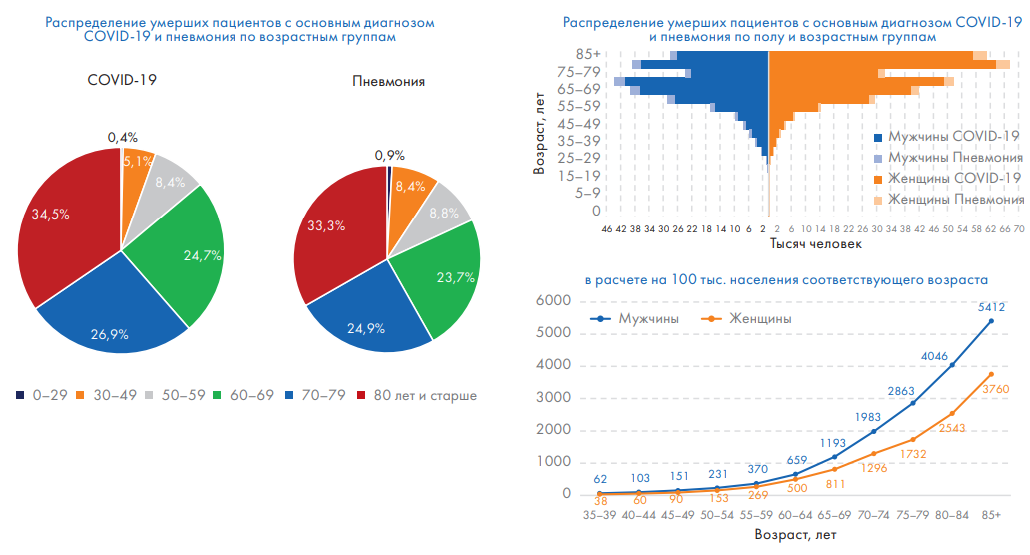
Рис. 4. Пример виджета. Распределение умерших с COVID-19 и пневмонией по возрастным группам за период 01.01–30.12.2021 гг. по данным Федерального регистра лиц, больных COVID-1917
Fig. 4. Example of the widget. Distribution of deaths with COVID-19 and pneumonia by age groups for the period 01.01.2021–30.12.2021 according to the Federal Register of Persons with COVID-19
Таблица. Модель оценки рисков в условиях распространения новой коронавирусной инфекции в регионах Российской Федерации18
Table. Model for assessing the risks associated with the new coronavirus infection in the regions of Russia


Рис. 5. Оценка интегрального индекса в регионах России по данным на 17.12.202019
Fig. 5. Ranking the regions of Russia according to the integral index on 17.12.2020

Рис. 6. Уровни риска, связанные с распространением COVID-19, по муниципальным районам Астраханской области по состоянию на 30.07.2021 г. по данным ЕГР ЗАГС и федерального регистра лиц, больных COVID-1921
Fig. 6. Levels of risk associated with the COVID-19 in the municipal districts of the Astrakhan region, data from EGR ZAGS and the Federal Register of Persons with COVID-19 as of July 30, 2021
ОБСУЖДЕНИЕ
В научной литературе аналитика больших данных рассматривается как основополагающий инструмент в управленческом контексте, применяемый к организации здравоохранения. Период пандемии COVID-19 стал «испытательным полигоном» для развития инструментов управления на основе данных. Систематический обзор литературы за 5-летний период с 2016 по 2021 гг. показал, что общим элементом в исследованиях больших данных в здравоохранении является положительная связь между аналитикой данных и достижимыми выгодами для организаций здравоохранения [1, 2]. Таким образом, обновление подходов к управлению здравоохранением на основе первичных данных, в том числе оперативного анализа показателей смертности населения, будет служить хорошей основой для принятия управленческих решений и разработки необходимых мер по повышению доступности и качества медицинской помощи с целью увеличения темпов роста ОПЖ.
Расчет показателей избыточной смертности с учетом данных об умерших от всех причин смерти, а не только от COVID-19, является общепринятым подходом на международном уровне, что обусловлено различиями в подходах к кодированию причин смерти20 [3, 4]. Такая оценка учитывает все потери за счет смертности в результате как прямого (смерти от COVID-19), так и косвенного влияния пандемии. По методике ВОЗ, Institute of Health Metrics and Evaluation и других исследователей оценка избыточной смертности рассчитывалась как разница фактического числа умерших и ожидаемого количества в условиях отсутствия COVID-19, которое оценивалось на основе математической модели с использованием статистических данных за исторический период (например, 2015–2019 гг. или 2000–2019 гг.)22 [5]. В рамках еженедельного мониторинга смертности Минздрава России использовался иной подход, при котором в качестве ожидаемого числа умерших выступало число умерших за аналогичный период года, выступающего в качестве базы для сравнения (2019 или начало 2020 г., когда число зарегистрированных умерших было минимальным). Выбор этого подхода обусловлен его простотой и высокой воспроизводимостью субъектами Российской Федерации при расчете аналогичных показателей на уровне муниципальных образований.
Оценки избыточной смертности, полученные в рамках оперативного мониторинга, соотносятся с данными Росстата и с результатами опубликованных научных исследований. Так, в сравнении с опубликованными Росстатом за январь – декабрь 2022 г. данными расхождение общего числа умерших (от всех причин смерти) в Российской Федерации составило 1635 чел., или 0,1 %. Эти расхождения обусловлены различиями в обработке оперативных данных ЕГР ЗАГС на конкретную дату и не составляют существенных погрешностей при анализе динамики коэффициентов смертности и числа умерших. Расхождение между числом избыточных смертей по данным мониторинга Минздрава России, полученным в течение недели после окончания года, и опубликованными оценками избыточной смертности, рассчитанными на основе математических моделей с использованием моделей линейного тренда изменений смертности в предыдущие годы [5–7], за 2020 г. составляет 8–10,5 %, а за 2021 г. не превышает 7 %.
ЗАКЛЮЧЕНИЕ
Анализ данных о смертности позволяет получить информацию о состоянии здоровья населения, проблемах, связанных с организацией и оказанием медицинской помощи, и является основой для принятия управленческих решений, направленных на повышение доступности и качества медицинской помощи. Обеспечение системы управления здравоохранением оперативными данными с любой частотой срезов, включающими широкий набор коэффициентов смертности населения, декомпозированных по полу, возрасту, причинам, месту проживания, месту наступления смерти, а также использование данных нозологических регистров позволяет корректировать меры, направленные на повышение качества и доступности медицинской помощи и оценивать эффективность работы региональных систем здравоохранения.
В качестве источников первичных данных для расчетов оперативных показателей смертности и летальности необходимо рассматривать Федеральный реестр медицинских документов о смерти (утвержденный Постановлением Правительства Российской Федерации от 03.02.2022 г. № 99 «Об утверждении Правил ведения Федерального реестра медицинских документов о смерти») и другие федеральные нозологические регистры.
Разработанный Минздравом России и отработанный совместно с субъектами Российской Федерации подход к обработке и использованию данных из информационных систем предполагает:
- расчет и сопоставление динамических рядов более чем 30 показателей на более чем 200 виджетах с возможностью их декомпозиции до уровня муниципального образования и зоны обслуживания медицинской организации;
- отображение результатов анализа данных на аналитических панелях (виджетах) в удобном для восприятия формате;
- доступность вышеуказанных аналитических панелей еженедельно в ЕГИСЗ, что делает визуализацию оперативных данных доступной для всех исполнительных органов власти в сфере охраны здоровья регионов по принципу «единого окна»;
- возможность применения интегральных оценок, характеризующих эффективность работы системы здравоохранения региона;
- применение по аналогии разработанного комплекса показателей, рассчитанных на основе первичных данных в субъектах Российской Федерации, для анализа работы медицинских организаций с декомпозицией до зон обслуживания и врачебных участков. Последние уровни декомпозиции – с федерального уровня до участка – в настоящий момент находятся в разработке;
- набор показателей и периодичность их расчета изменяются в зависимости от запроса организаторов здравоохранения;
- наборы показателей, рассчитанных на основе данных из информационных систем (включая Федеральный реестр медицинских документов о смерти, нозологические регистры, данные об оказанной медицинской помощи в системе обязательного медицинского страхования), могут использоваться для построения системы интегральных оценок эффективности деятельности органов исполнительной власти в сфере охраны здоровья и медицинских организаций по сокращению смертности и увеличению продолжительности жизни.
1. Указ Президента Российской Федерации от 7 мая 2024 г. № 309 «О национальных целях развития Российской Федерации на период до 2030 года и на перспективу до 2036 года». URL: http://www.kremlin.ru/acts/news/73986 (дата обращения: 25.06.2025).
2. United Nations. Indicators of Sustainable Development: Guidelines and Methodologies Third Edition. New York, 2007. URL: http://www.un.org/esa/sustdev/natlinfo/indicators/guidelines.pdf (дата обращения: 25.06.2025).
3. Федеральный план статистических работ, утвержденный распоряжением Правительства Российской Федерации от 6 мая 2008 г. № 671-р (с учетом изменений, внесенных Постановлением Правительства Российской Федерации от 25.02.2025 № 442-р). URL: https://rosstat.gov.ru/folder/462 (дата обращения: 25.06.2025).
4. Федеральный закон от 23.06.2016 № 219-ФЗ «О внесении изменений в Федеральный закон «Об актах гражданского состояния». URL:
http://publication.pravo.gov.ru/Document/View/0001201606230075?index=2 (дата обращения: 25.06.2025).
5. Статистический бюллетень «Численность населения Российской Федерации по полу и возрасту». Федеральная служба государственной статистики (Росстат). URL: https://rosstat.gov.ru/folder/11110/document/13284 (дата обращения: 25.06.2025).
6. Постановление Правительства РФ от 31 марта 2020 г.№ 373 «Об утверждении Временных правил учета информации в целях предотвращения распространения новой коронавирусной инфекции (COVID-19)». URL: https://base.garant.ru/73833762/ (дата обращения: 25.06.2025).
7. Приказ Министерства здравоохранения РФ от 15 апреля 2021 г. № 352н «Об утверждении учетных форм медицинской документации, удостоверяющей случаи смерти, и порядка их выдачи». URL: https://base.garant.ru/400835995/ (дата обращения: 25.06.2025).
8. Постановление Правительства Российской Федерации от 03.02.2022 г. № 99 «Об утверждении Правил ведения Федерального реестра медицинских документов о смерти». URL: https://base.garant.ru/403498400/ (дата обращения: 25.06.2025).
9. Федеральный закон от 15.11.1997 № 143-ФЗ (ред. от 08.08.2024) «Об актах гражданского состояния» (с изм. и доп., вступ. в силу с 05.02.2025). URL: https://docs.cntd.ru/document/9052520 (дата обращения: 25.06.2025).
10. Постановление Правительства РФ от 31 марта 2020 г. № 373 «Об утверждении Временных правил учета информации в целях предотвращения распространения новой коронавирусной инфекции (COVID-19)». URL: https://base.garant.ru/73833762/ (дата обращения: 25.06.2025).
11. Единая государственная информационная система в сфере здравоохранения (ЕГИСЗ). Подсистема автоматизированного сбора информации о показателях системы здравоохранения из различных источников и предоставления отчетности. Дашборд о показателях смертности и летальности в РФ «Федеральный регистр медицинских свидетельств о смерти». URL: https://portal.egisz.rosminzdrav.ru/materials/4165 (дата обращения: 24.06.2025).
12. Единая государственная информационная система в сфере здравоохранения (ЕГИСЗ). Подсистема автоматизированного сбора информации о показателях системы здравоохранения из различных источников и предоставления отчетности. Дашборд о показателях смертности и летальности в РФ «Федеральный регистр медицинских свидетельств о смерти». URL: https://portal.egisz.rosminzdrav.ru/materials/4165 (дата обращения: 24.06.2025).
13. Число умерших от COVID-19 как первоначальной причины смерти, абсолютный прирост числа умерших от пневмонии и число умерших с указанием COVID-19 в качестве прочего важного состояния, способствовавшего смерти.
14. Рассчитывается как отношение умерших пациентов к общему числу завершенных исходов (умершие, выздоровевшие) вне зависимости от причины смерти.
15. Доля умерших в дату госпитализации или на следующий день от общего числа умерших пациентов с COVID-19 и пневмонией.
16. Единая государственная информационная система в сфере здравоохранения (ЕГИСЗ). Подсистема автоматизированного сбора информации о показателях системы здравоохранения из различных источников и предоставления отчетности. Дашборд о показателях смертности и летальности в РФ (Федеральный регистр медицинских свидетельств о смерти). URL: https://portal.egisz.rosminzdrav.ru/materials/4165 (дата обращения: 24.06.2025).
17. Единая государственная информационная система в сфере здравоохранения (ЕГИСЗ). Подсистема автоматизированного сбора информации о показателях системы здравоохранения из различных источников и предоставления отчетности. Дашборд о показателях смертности и летальности в РФ «Федеральный регистр медицинских свидетельств о смерти». URL: https://portal.egisz.rosminzdrav.ru/materials/4165 (дата обращения: 24.03.2025).
18. Единая государственная информационная система в сфере здравоохранения (ЕГИСЗ). Подсистема автоматизированного сбора информации о показателях системы здравоохранения из различных источников и предоставления отчетности. Дашборд о показателях смертности и летальности в РФ (Федеральный регистр медицинских свидетельств о смерти). URL: https://portal.egisz.rosminzdrav.ru/materials/416 (дата обращения: 24.06.2025)
19. Единая государственная информационная система в сфере здравоохранения (ЕГИСЗ). Подсистема автоматизированного сбора информации о показателях системы здравоохранения из различных источников и предоставления отчетности. Дашборд о показателях смертности и летальности в РФ (Федеральный регистр медицинских свидетельств о смерти). URL: https://portal.egisz.rosminzdrav.ru/materials/416 (дата обращения: 24.03.2025)
20. Morgan D., Ino J., Paolantonio G., Murtin F. Excess mortality: Measuring the direct and indirect impact of COVID-19. OECD Health Working Papers. Paris: OECD Publishing, 2020; 122. https://doi.org/10.1787/c5dc0c50-en (дата обращения: 24.06.2025).
Aron J., Mullerbauer J., Giattino C., Ritchie H. A pandemic primer on excess mortality statistics and their comparability across countries. Our World in Data, 2020. URL: https://ourworldindata.org/covid-excess-mortality (дата обращения: 24.06.2025).
21. Доклад директора Департамента мониторинга, анализа и стратегического развития здравоохранения Министерства здравоохранения Российской Федерации «О демографических тенденциях и резервах по снижению смертности в условиях распространения новой коронавирусной инфекции в Астраханской области», 07.08.2021 г. Данные Министерства здравоохранения Российской Федерации.
22. World Health Organization. Methods for Estimating the Excess Mortality Associated with the COVID-19 Pandemic. WHO, 2022 URL: https://www.who.int/publications/m/item/methods-for-estimating-the-excess-mortality-associatedwith-the-covid-19-pandemic (дата обращения: 24.06.2025).
Список литературы
1. Cozzoli N., Salvatore F.P., Faccilongo N., Milone M. How can big data analytics be used for healthcare organization management? Literary framework and future research from a systematic review. BMC Health Serv Res. 2022; 22: 809. https://doi.org/10.1186/s12913-022-08167-z. PMID: 35733192
2. Wang Y., Hajli N. Exploring the path to big data analytics success in healthcare. J Bus Res. 2017; 70: 287–299. https://doi.org/10.1016/j.jbusres.2016.08.002
3. Vandoros S. Excess mortality during the Covid-19 pandemic: Early evidence from England and Wales. Soc Sci Med. 2020; 258: 113101. https://doi.org/10.1016/j.socscimed.2020.113101. PMID: 32521411
4. Beaney T., Clarke J.M., Jain V., et al. Excess mortality: the gold standard in measuring the impact of COVID-19 worldwide? Journal of the Royal Society of Medicine. 2020; 113(9): 329–334. https://doi.org/10.1177/0141076820956802. PMID: 32910871
5. Schumacher A.E., Kyu H.H., Aali A., et al. Global age-sex-specifi c mortality, life expectancy, and population estimates in 204 countries and territories and 811 subnational locations, 1950–2021, and the impact of the COVID-19 pandemic: a comprehensive demographic analysis for the Global Burden of Disease Study 2021. The Lancet. 2024; 403(10440): 1989–2056. https://doi.org/10.1016/S0140-6736(24)00476-8. PMID: 38484753
6. Timonin S., Klimkin I., Shkolnikov V.M., et al. Excess mortality in Russia and its regions compared to high income countries: An analysis of monthly series of 2020. SSM – Population Health. 2022; 17: 101006. https://doi.org/10.1016/j.ssmph.2021.101006. PMID: 35005187
7. Scherbov S., Gietel-Basten S., Ediev D., et al. COVID-19 and excess mortality in Russia: Regional estimates of life expectancy losses in 2020 and excess deaths in 2021. PLoS ONE. 2022; 17(11): e0275967. https://doi.org/10.1371/journal.pone.0275967. PMID: 36322565
Об авторах
Е. Г. КотоваРоссия
Котова Евгения Григорьевна – канд. мед. наук, заместитель министра здравоохранения Российской Федерации
пер. Рахмановский, д. 3, г. Москва, 127994
Е. К. Папанова
Россия
Папанова Елена Константиновна – канд. соц. наук, руководитель отдела демографического анализа и репродуктивного здоровья
ул. Добролюбова, д. 11, г. Москва, 127254
Рецензия
Для цитирования:
Котова Е.Г., Папанова Е.К. Управление здравоохранением на основе анализа первичных данных. Национальное здравоохранение. 2025;6(3):20-30. https://doi.org/10.47093/2713-069X.2025.6.3.20-30
For citation:
Kotova E.G., Papanova E.K. Healthcare management based on primary data analysis. National Health Care (Russia). 2025;6(3):20-30. (In Russ.) https://doi.org/10.47093/2713-069X.2025.6.3.20-30
JATS XML























