Перейти к:
Организационно-методические аспекты оказания психиатрической и наркологической помощи пациентам с посттравматическим стрессовым расстройством в Российской Федерации
https://doi.org/10.47093/2713-069X.2025.6.3.58-71
Аннотация
Посттравматическое стрессовое расстройство (ПТСР) – состояние, возникающее у непосредственных участников потенциально травматических событий, таких как природные или техногенные катастрофы, физическое или сексуальное насилие, боевые действия, несчастные случаи, которое проявляется в навязчивом повторном переживании этих событий. Эффективное оказание медицинской помощи пациентам с ПТСР требует не только индивидуального подхода, но и хорошо структурированной организационно-методической базы. В данной статье рассматриваются ключевые аспекты организации медицинской помощи пациентам с ПТСР, новые подходы к раннему выявлению, лечению и реабилитации. Цель. Анализ организационно-методических аспектов оказания специализированной психиатрической и наркологической медицинской помощи пациентам с ПТСР в Российской Федерации и за рубежом и представление инновационной программы психосоциальной и медицинской реабилитации. Материалы и методы. На основе комплексного подхода к изучению данной проблемы была сформирована новая организационно-методическая модель оказания медицинской помощи пациентам с ПТСР, включающая программу комплексной медицинской и психосоциальной реабилитации, разработанная специалистами ФГБУ «НМИЦ ПН им. В.П. Сербского» Минздрава России. Апробация программы реабилитации проводилась в 2024 г. на базе филиалов центра: Московского научно-исследовательского института психиатрии, Национального научного центра наркологии и Клинико-реабилитационного центра «Хмолино». Результаты. Методологической основой разработки программы являлись правовые, организационные и экономические основы охраны здоровья граждан; клинические рекомендации; национальные руководства по психиатрии, психотерапии и наркологии; анализ российского и зарубежного опыта по оказанию помощи лицам с ПТСР. Представленная организационно-методическая модель оказания специализированной (психиатрической и наркологической) медицинской помощи пациентам с ПТСР и коморбидными расстройствами базируется не на привычном последовательном, а на комплексном подходе. Заключение. Учитывая многообразие травмирующих факторов, клинических проявлений ПТСР и вариантов течения, высокую частоту сопутствующих психических, наркологических и соматических расстройств, необходим переход от последовательной модели ведения пациентов к комплексному подходу, что будет способствовать более высокой приверженности лечению и достижению максимального терапевтического эффекта. Ключевыми факторами успеха также можно считать формирование единой методологии и понятийного аппарата при использовании техник скрининга и ранних мотивационных вмешательств, обучение специалистов и внедрение передовых инновационных технологий в медицинскую практику.
Ключевые слова
Для цитирования:
Шпорт С.В., Козлов А.А., Ахапкин Р.В., Шаклеин К.Н., Клименко Т.В., Сахаров А.В., Фадеева Е.В. Организационно-методические аспекты оказания психиатрической и наркологической помощи пациентам с посттравматическим стрессовым расстройством в Российской Федерации. Национальное здравоохранение. 2025;6(3):58-71. https://doi.org/10.47093/2713-069X.2025.6.3.58-71
For citation:
Shport S.V., Kozlov A.A., Akhapkin R.V., Shaklein K.N., Klimenko T.V., Sakharov A.V., Fadeeva E.V. Organizational and methodological aspects of providing psychiatric and narcological care to patients with post-traumatic stress disorder in the Russian Federation. National Health Care (Russia). 2025;6(3):58-71. (In Russ.) https://doi.org/10.47093/2713-069X.2025.6.3.58-71
ВВЕДЕНИЕ
Согласно данным эпидемиологических и клинических исследований более 50 % людей в разные периоды своей жизни сталкиваются с травматическими событиями, которые потенциально могут стать причиной развития посттравматического стрессового расстройства (ПТСР) [1–3]. Первоначальная реакция страха при столкновении с катастрофическим событием исключительной силы является биологически детерминированной и универсальной. Дальнейшая трансформация ее в ПТСР зависит от индивидуально-психологических особенностей человека [4]. В свою очередь, факторы психотравмирующего воздействия, особенно на фоне психической дезадаптации и патохарактерологических особенностей личности, потенцируют нарушения психического функционирования и психологической устойчивости, манифестацию психических расстройств у участников психотравмирующих событий [5]. В рамках масштабного исследования Всемирной организации здравоохранения было установлено, что в общей популяции населения мира распространенность ПТСР составляет около 4 %, а среди людей, переживших травматическое событие в течение жизни, – 6–8 %1 [6]. У части военнослужащих, подвергающихся воздействию факторов, представляющих непосредственную угрозу их жизни, здоровью и благополучию, также могут развиваться острые, затяжные и отставленные во времени ПТСР [7].
Однако далеко не все лица, столкнувшиеся с потенциально травмирующим событием, в дальнейшем испытывают симптомы ПТСР. С одной стороны, это зависит от интенсивности, продолжительности и повторности травматического воздействия, а также последующего нарастания социальной дезадаптации, с другой – от индивидуальной уязвимости человека, которая заключается в том числе в его нейробиологической реактивности [5][8].
Лечение и реабилитация лиц с ПТСР является сложной задачей. Использование фармакотерапии и традиционных форм психотерапии приводит к устойчивой ремиссии лишь в 20–25 %. У многих пациентов наблюдаются рецидивы расстройства уже в течение первого года после завершения лечения, а каждый пятый пациент с ПТСР остается резистентным ко всем видам лечения. Недостаточная эффективность лечения ПТСР влечет серьезные медицинские и социальные последствия, включая развитие коморбидных психических расстройств, алкогольной и наркотической зависимости, криминального, агрессивного, саморазрушающего и суицидального поведения, дисгармонии семейных и служебных отношений, рост числа дезадаптивных поступков, приводящих к моральным и материальным потерям как в мирное, так и в военное время [7].
Характерная для ПТСР высокая коморбидность с другими психическими и наркологическими расстройствами является следствием неспособности психики индивида к адекватной переработке экзогенного психотравмирующего воздействия чрезвычайного характера [9]. Данные систематических обзоров, метаанализов и ретроспективных исследований указывают, что более 80 % людей с ПТСР имеют по крайней мере одно сопутствующее психическое и (или) наркологическое заболевание с характерными паттернами нарушенной социальной адаптации, включая невыполнение трудовых, домашних и иных обязанностей, возникновение правовых проблем. Более чем в 50 % случаев коморбидные расстройства представлены аффективной (чаще депрессивной), тревожно-фобической патологией (включая паническое, генерализованное тревожное расстройство и социальную фобию) [10][11], самоповреждающим поведением [12], а также расстройствами, связанными с употреблением психоактивных веществ (ПАВ) [13][14].
В данном аспекте актуальной целью модернизации здравоохранения в Российской Федерации является разработка единого организационно-методического алгоритма оказания комплексной медицинской помощи пациентам с ПТСР и коморбидными психическими и (или) наркологическими расстройствами. В фокусе внимания находятся трудности диагностики ПТСР, связанные с многообразием его клинических проявлений, травмирующих факторов и вариантов течения, осложненных высокой частотой сопутствующих психических и наркологических расстройств. Терапия ПТСР также сопряжена с рядом сложностей в связи с недостаточностью доказанных методов эффективного лекарственного и психотерапевтического лечения. Актуальными задачами для будущих исследований являются поиск новых лекарственных и психотерапевтических методов, дифференцированных подходов к терапии, а также предикторов ее эффективности с целью персонификации лечения пациентов с ПТСР [7]. Кроме того, одним из перспективных направлений в лечении ПТСР в настоящее время является применение цифровых технологий с погружением в виртуальную реальность, которые по степени своей эффективности сопоставимы с классической психотерапией [15], позволяя успешно оказывать помощь резистентным к терапии пациентам, а также методика десенсибилизации посредством движений глаз [16].
ЦЕЛЬ ИССЛЕДОВАНИЯ
Анализ организационно-методических аспектов оказания специализированной психиатрической и наркологической медицинской помощи пациентам с ПТСР в Российской Федерации и за рубежом и представление программы психосоциальной и медицинской реабилитации, реализуемой в КРЦ «Хмолино», в качестве инновационного метода комплексной помощи лицам с ПТСР и коморбидной патологией.
МАТЕРИАЛЫ И МЕТОДЫ
Методологической основой исследования являлся анализ: (1) правовых и организационных основ охраны здоровья граждан; (2) медицинских услуг, оказываемых пациентам с ПТСР и коморбидными психическими и наркологическими расстройствами; (3) клинических рекомендаций, содержащих разъяснения по вопросам оказания надлежащей медицинской помощи в конкретной клинической ситуации; (4) национальных руководств по психиатрии, психотерапии и наркологии; (5) российского и зарубежного опыта по оказанию помощи лицам с ПТСР. В качестве организационно-методической модели оказания специализированной психиатрической и наркологической медицинской помощи пациентам с ПТСР в настоящей публикации представлена программа комплексной психосоциальной и медицинской реабилитации, разработанная специалистами ФГБУ «НМИЦ ПН им. В.П. Сербского» Минздрава России.
РЕЗУЛЬТАТЫ
Организационные вопросы оказания специализированной психиатрической и наркологической помощи пациентам с ПТСР
Медицинская помощь пациентам с психическими и поведенческими расстройствами, вызванными тяжелым стрессом, осуществляется в соответствии с Федеральным законом от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации»2, Законом Российской Федерации от 2 июля 1992 г. № 3185-I «О психиатрической помощи и гарантиях прав граждан при ее оказании»3, Порядком оказания медицинской помощи при психических расстройствах и расстройствах поведения, утвержденным приказом Минздрава России от 14.10.2022 № 668н4, Порядком оказания медицинской помощи по профилю «психиатрия-наркология», утвержденным приказом Минздрава России от 30.12.2015 № 1034н5, а также другими нормативно-правовыми актами. Медико-психологическая помощь гражданам, перенесшим тяжелый стресс, должна осуществляться в комплексе со всеми видами медицинской помощи и реабилитации, оказываемыми данной категории граждан на всех этапах. Последовательность этапов медико-психологической помощи в каждом конкретном случае может быть различной, в зависимости от выраженности психических расстройств и расстройств поведения, путей маршрутизации, но во всех случаях требуется соблюдение максимальной преемственности мероприятий, направленных на выявление психических и наркологических расстройств, их диагностику и лечение, а также реадаптацию и реабилитацию пострадавших лиц. Минздравом России совместно с ФГБУ «НМИЦ ПН им. В.П. Сербского» Минздрава России подготовлен и размещен на портале непрерывного медицинского и фармацевтического образования Минздрава России интерактивный образовательный модуль «Посттравматическое стрессовое расстройство», направленный на повышение квалификации специалистов в области психиатрии.
Значение ранней диагностики и профилактики
Несмотря на достаточно широкое распространение психических расстройств, вызванных тяжелым стрессом, их негативное влияние на здоровье и социальное благополучие населения, они часто остаются невыявленными [17]. Это связано не столько с диагностическими сложностями, сколько с низкой обращаемостью данных лиц за специализированной помощью вследствие их недостаточной информированности и попыток избегания возможных стигматизирующих обстоятельств, связанных с обращением за психиатрической и наркологической помощью. При этом для эффективного лечения постстрессовых расстройств и профилактики их затяжного и осложненного течения рекомендуется начинать терапевтическое вмешательство на ранних стадиях развития заболевания [18][19], что требует своевременной диагностики, основанной на определении ключевых симптомов и нарушений, возникающих у пациента, в соответствии с диагностическими критериями.
Предупреждение развития тяжелых форм ПТСР обусловливает необходимость проактивной работы по выявлению признаков психических расстройств и расстройств поведения у лиц, перенесших тяжелый стресс, посредством скринингового обследования, которое позволяет выявлять лиц, у которых имеется риск развития ПТСР.
Такой скрининг направлен на выявление признаков, указывающих на высокую вероятность развития ПТСР. Для этого могут быть использованы: (1) опросник на скрининг ПТСР (Trauma Screening Questionare, сокр. TSO) [20]; (2) госпитальная шкала тревоги и депрессии (Hospital Anxiety and Depression Scale, сокр. HADS) [21][22]; (3) Колумбийская шкала серьезности суицидальных намерений (Columbia Suicide Severity Rating Scale, сокр. C-SSRS) [23]; (4) тест по выявлению расстройств, связанных с употреблением алкоголя RUS-AUDIT (Alcohol Use Disorders Identification Test, сокр. RUS-AUDIT)6; (5) тест для выявления потребителей наркотических средств и психотропных веществ DUDIT (Drug Use Disorders Identification Test, сокр. DUDIT)7. Скрининг может осуществляться врачами разных специальностей и медицинскими психологами в медицинских организациях, оказывающих первичную доврачебную и врачебную медико-санитарную помощь – в поликлиниках, поликлинических отделениях районных и центральных районных больниц, – в ходе обращения граждан данной категории за медицинской помощью, или прохождения ими профилактических медицинских осмотров, либо диспансеризации.
В случае выявления высокого риска психического расстройства или расстройства поведения пациент направляется на консультацию к медицинскому психологу для углубленной диагностики, а далее, при наличии медицинских показаний, к специалистам, оказывающим специализированную помощь по профилю «психотерапия», «психиатрия» или «психиатрия-наркология» в кабинете/отделении (психотерапевтическое, медико-психологической помощи, медико-психологического консультирования) поликлиники / районной больницы / центральной районной больницы (при их наличии), либо в психоневрологическом/наркологическом диспансере.
Лечение ПТСР
Вопросы применения эффективных терапевтических подходов к пациентам с ПТСР, имеющим указанные коморбидные состояния, остаются дискуссионными. Данную группу пациентов часто относят к категории «трудных», поскольку организация оказания им помощи требует большей нагрузки на систему здравоохранения [24].
Обсуждается обоснованность фармакотерапии, психотерапии и психосоциальных вмешательств, направленных на купирование симптоматики ПТСР и воздействие на терапевтические мишени данных расстройств. Ранее подходы к лечению лиц с ПТСР и коморбидными наркологическими расстройствами были основаны на последовательной модели, которая требовала от пациентов с наркологическим расстройством воздержания от употребления ПАВ в течение продолжительного времени (от нескольких недель до нескольких месяцев) до начала психофармакотерапии, ориентированной на психотравму [14]. Данный подход был обоснован опасениями, что лечение, ориентированное на психотравму, может привести к утяжелению клиники наркологического расстройства и обострению патологического влечения к ПАВ [25]. В настоящее время по-прежнему терапия данной коморбидной патологии происходит по принципам (клиническим рекомендациям), одобренным для лечения указанных расстройств по отдельности8 [26][27].
Со временем увеличилось количество научных исследований, основанных на доказательной медицине, указывающих на безопасность, приемлемость и эффективность комплексных терапевтических и психосоциальных вмешательств при ПТСР и коморбидных психических и наркологических расстройствах [28][29]. Приводятся данные, что многие пациенты предпочитают участвовать в комплексных, а не последовательных моделях лечения [30][31] и приверженность к лечению при терапии обоих расстройств гораздо выше [32].
В связи с этим при определении коморбидных ПТСР состояний, особенно наркологических расстройств, важным является внедрение комплексного подхода в терапевтических и реабилитационных мероприятиях, уход от привычной последовательной модели оказания помощи.
Лечение и реабилитация пациентов с ПТСР и коморбидной патологией в филиалах ФГБУ «НМИЦ ПН им. В.П. Сербского» Минздрава России
Теоретико-методологический анализ: (1) правовых и организационных основ охраны здоровья граждан; (2) медицинских услуг, оказываемых пациентам с ПТСР и коморбидными психическими и наркологическими расстройствами; (3) клинических рекомендаций, содержащих разъяснения по вопросам оказания надлежащей медицинской помощи в конкретной клинической ситуации; (4) национальных руководств по психиатрии, психотерапии и наркологии; (5) российского и зарубежного опыта по оказанию помощи лицам с ПТСР позволил разработать, апробировать и внедрить в филиалах ФГБУ «НМИЦ ПН им. В.П. Сербского» Минздрава России комплексный подход к оказанию специализированной психиатрической и наркологической медицинской помощи лицам с ПТСР и коморбидными психическими и наркологическими расстройствами. Данный подход может быть обозначен как организационно-методическая модель оказания такой помощи (рис. 1).
Стадии медицинской реабилитации и основное содержание реабилитационной программы представлены в таблицах 1 и 2.
Психотерапия используется для купирования (нивелирования) симптомов и синдромов психических и наркологических расстройств и для коррекции индивидуально-психологических свойств личности пациента с целью лечения психогенных расстройств и заболеваний (невротических, психосоматических) с помощью специальных способов психотерапевтического (психокоррекционного) воздействия [9][33][34]. В российской традиции психотерапию рассматривают как метод лечения, в зарубежной – как метод психологического воздействия (коррекции) [34]. Таким образом, между психотерапией и психокоррекцией ставится практически знак равенства с той лишь разницей, что психотерапевтические вмешательства осуществляются врачом-психотерапевтом, врачом-психиатром и врачом-психиатром-наркологом, а психокоррекционные – медицинским психологом. Психотерапия как технология реабилитационного воздействия имеет свои цель и задачи, реализуется посредством последовательного использования достаточно широкого диапазона психотерапевтических действий, методов и технологий [35].
Выбор и продолжительность методов и техник психотерапии определяются выраженностью симптоматики и клиническими проявлениями ПТСР, наличием коморбидных психических и наркологических расстройств, уровнем реабилитационного потенциала пациента. Применяется хотя бы один из перечисленных методов индивидуальной или групповой психотерапии: когнитивно-поведенческая терапия, метод десенсибилизации и переработки движением глаз, мотивационное консультирование и другие технологии (табл. 3–5).
В настоящее время при оказании комплексной психиатрической и наркологической помощи в отношении ПТСР предпочтение отдается практическим приемам когнитивно-поведенческой терапии, которые одновременно должны воздействовать на симптомы ПТСР и ассоциированных психических и наркологических расстройств для повышения приверженности к лечению и достижения максимально возможного терапевтического эффекта [7]. Кроме того, когнитивно-поведенческая терапия является одним из приоритетных методов лечения ПТСР первой линии с доказанной в рамках многочисленных исследований эффективностью [16] (табл. 3).
Помимо когнитивно-поведенческой терапии наиболее часто в клинической практике для лечения симптомов ПТСР используется метод десенсибилизации и переработки движения глаз [36], направленный на устранение последствий психологической травмы посредством обработки тревожных воспоминаний и их замены на новые адаптивные формы обработки информации, реагирования и поведения [37]. Систематический обзор и метаанализ, проведенный А. Hudays и соавт. (2022), показал, что сравнение результатов использования методов когнитивно-поведенческой терапии и десенсибилизации и переработки движением глаз не продемонстрировало статистически значимых различий с точки зрения уменьшения симптомов ПТСР и оба метода могут применяться как комплексно, так и последовательно [38]. В КРЦ «Хмолино» и в других филиалах ФГБУ «НМИЦ ПН им. В.П. Сербского» Минздрава России используются стандартные клинические протоколы Ф. Шапиро (F. Shapiro) [39] (табл. 4).
В КРЦ «Хмолино» наряду с когнитивно-поведенческой терапией и методом десенсибилизации и переработки движением глаз успешно внедрены мотивационное интервью и мотивационное консультирование – это особые техники психологического и психотерапевтического взаимодействия, которые проводятся в форме двухсторонней неконфронтационной и целенаправленной беседы с целью формирования и укрепления мотивации пациента к терапии и его приверженности к достижению конкретной личностно значимой цели, а также формирования и поддержания личной мотивации человека к совершению изменений [40][41].
Мотивационное консультирование проводится всеми специалистами отделений психосоциальной и медицинской реабилитации (полипрофессиональная бригада специалистов: врач-психиатр-нарколог, врач-психиатр, врач-психотерапевт, медицинский психолог, специалист по социальной работе, социальный работник) (табл. 5).
Крайне важным направлением психотерапевтической и психологической работы с пациентами с ПТСР и коморбидными психическими и наркологическими расстройствами в программе комплексной психосоциальной и медицинской реабилитации является преодоление и совладание с негативными психоэмоциональными последствиями травмы, которые могут проявляться в форме агрессивного поведения и в таких эмоциональных реакциях, как гнев, раздражение и т.д. В качестве метода совладания с негативным эмоциональным реагированием использовался тренинг по контролю и управлению гневом, который включал: обучение техникам релаксации, повышение эмоциональной осведомленности, использование когнитивной реструктуризации, моделирование проблемных ситуаций с тренировкой навыка конструктивного разрешения конфликта.
Ключевым методологическим аспектом реабилитации лиц с ПТСР также является работа полипрофессиональной бригады специалистов с семьей и окружением пациента. Важным этапом является обучение близких людей, как поддерживать пациента, создавать безопасные условия для его восстановления, минимизировать стрессовые факторы. Социальная поддержка, особенно от близких и значимых людей, играет важную роль в стабилизации состояния пациентов и возвращении их к нормальной жизни.
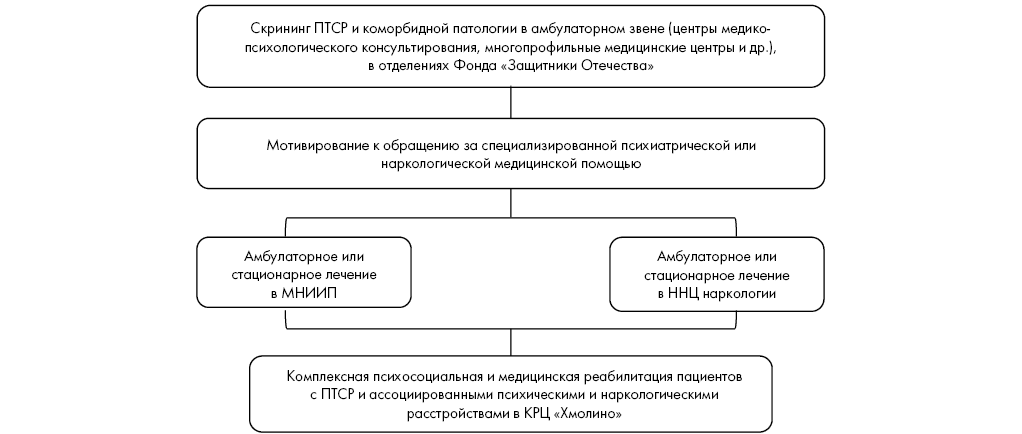
Рис. 1. Организационно-методическая модель оказания специализированной (психиатрической и наркологической) медицинской помощи пациентам с посттравматическим стрессовым расстройством и коморбидной патологией, осуществляемая в филиалах ФГБУ «НМИЦ ПН им. В.П. Сербского» Минздрава России
Примечание: ПТСР – посттравматическое стрессовое расстройство; МНИИП – Московский научно-исследовательский институт психиатрии; ННЦ наркологии – Национальный научный центр наркологии.
Fig. 1. Organizational and methodological model for providing specialized (psychiatric and narcological) medical care to patients with post-traumatic stress disorder and comorbid pathology, carried out in the branches of the V.P. Serbsky National Medical Research Centre for Psychiatry and Narcology
Таблица 1. Цели и задачи, решаемые на последовательных стадиях медицинской реабилитации | |
Table 1. Goals and objectives solved at successive stages of medical rehabilitation in Khmolino clinical and rehabilitation center | |
Цель | Задачи |
1. Мотивационно-адаптационная стадия | |
Формирование у пациентов приверженности к участию в программе | 1. Формирование у пациентов понимания необходимости изменений собственного поведения, связанного с неадаптивным поведением, вызванным ПТСР, включая употребление психоактивных веществ. 2. Формирование и мотивации к изменению своего поведения и жизни. 3. Формирование понимания необходимости участия в лечении и комплексной реабилитации как механизма реализации изменения своего поведения. |
2. Стадия личностной реконструкции | |
Формирование конструктивных моделей поведения | 1. Формирование и поддержание позитивных личностных изменений. 2. Формирование или восстановление конструктивных моделей поведения, личностных установок и нравственных ценностей, навыков саморегуляции. 3. Укрепление внутреннего ресурса, подготовка к ресоциализации. |
3. Стадия личностного развития (роста) | |
Развитие у пациентов стратегии личностного роста на основе принципов здорового образа жизни и сформированной системы социально-нравственных ценностей | 1. Поддержание достигнутых позитивных личностных изменений. 2. Укрепление и развитие внутреннего ресурса. 3. Профилактика рецидивов психического и наркологического расстройства. 4. Укрепление и развитие адаптивных копинг-стратегий. 5. Повышение нормативного уровня притязаний и социальных интересов, формирование реальной жизненной перспективы. 6. По запросу пациента поддержание экологичных семейных отношений. 7. Развитие навыков целеполагания с формированием внутреннего локуса контроля. 8. Повышение уровня социального интеллекта. 9. Расширение социальных ролевых функций за счет появления интересов и увлечений. 10. Закрепление навыков планирования и самоорганизации в открытой социальной среде. 11. Закрепление устойчивости к провоцирующим факторам внешней среды. 12. Обучение противорецидивным навыкам в открытом социуме. |
Таблица 2. Основное содержание программы комплексной психосоциальной и медицинской реабилитации в КРЦ «Хмолино» | |
Table 2. The main content of the comprehensive psychosocial and medical rehabilitation program at the clinical and rehabilitation center «Khmolino» | |
Категории | Характеристики |
Этапы комплексной реабилитации | 1. Установление функционального диагноза, включающего клинико-психопатологическую оценку состояния, психологические и социально-личностные характеристики пациента, его функциональные возможности и степень их утраты. 2. Определение уровня реабилитационного потенциала участника программы на основании комплексного психофизического, психопатологического, патопсихологического/нейропсихологического и социального обследования. 3. Определение факторов риска агрессивного реагирования в разных жизненных ситуациях и факторов, сдерживающих риск социального дезадаптивного поведения. 4. Выявление признаков потребления психоактивных веществ. 5. Определение мишеней терапевтического, психотерапевтического и психокоррекционного вмешательств. 6. Составление индивидуальной программы реабилитации. 7. Проведение диагностических, лечебных и реабилитационных мероприятий согласно индивидуальной программе реабилитации. 8. Динамическая оценка клинического, психологического, когнитивного статусов, в том числе с использованием скрининговых методов. 9. Оценка эффективности реабилитационных программ с использованием чек-листов. |
Диагностические мероприятия | 1. Сбор жалоб и анамнеза. 2. Обследование с помощью программно-аппаратной методики «СтрессСкан». 3. Оценка психопатологических проявлений в динамике, включая оценку по психометрическим шкалам. 4. Патопсихологическое и нейропсихологическое (по показаниям) диагностическое обследование. 5. Обследование врачами-специалистами. 6. Лабораторное обследование. 7. Инструментальное обследование. 8. Обследование с использованием программной платформы для синхронной регистрации и анализа данных видеоокулографии, электроэнцефалографии (ЭЭГ), мониторинг кожно-гальванической реакции (КГР). 9. Установление клинического диагноза. |
Методы лечения | 1. Психофармакотерапия. 2. Психообразование. 3. Психотерапия: 3.1. Мотивационное консультирование; 3.2. Когнитивно-поведенческая терапия (индивидуальная, групповая); 3.3. Десенсибилизация и переработка движениями глаз (ДПДГ); 3.4. Семейная. 4. Психокоррекция. 5. Тренинг навыков: 5.1. Тренинг навыков совладания; 5.2. Тренинг когнитивных и социальных навыков; 5.3 Нейрокогнитивный тренинг в моделированной сенсорной среде; 5.4. Тренинг навыков решения проблем. 6. Нейротехнологии, включая нейромодуляцию: 6.1. Транскраниальная магнитная стимуляция (ТМС); 6.2. Прямая электростимуляция (ПЭС); 6.3. Транскраниальная фотобиомодуляция (т-ФНС); 6.4. Метод биологической обратной связи (БОС); 6.5. Терапия виртуальной реальностью (VR-терапия). 7. Аппаратно-программные методы с применением искусственного интеллекта. 8. Физиотерапия: 8.1. Лечебная физкультура, физическая активность; 8.2. Массаж; 8.3. Аппаратная физиотерапия. 9. Терапия занятостью. |
Таблица 3. Метод когнитивно-поведенческой терапии | |
Table 3. A method of Cognitive Behavioral Therapy | |
Категории | Характеристики |
Цель | Изменение дисфункциональных когнитивных и поведенческих паттернов, приведших к формированию психического и/или наркологического расстройства. |
Задачи | 1. Уменьшение и (или) полное устранение симптомов психического и/или наркологического расстройства. 2. Снижение вероятности возникновения рецидива после завершения лечения. 3. Повышение эффективности фармакотерапии. 4. Решение психосоциальных проблем, которые могут либо (1) предшествовать психическому расстройству, либо быть его (2) следствием. 5. Устранение причин, способствующих развитию психопатологии: (1) изменение дезадаптивных убеждений (схем), (2) коррекция когнитивных искажений, (3) изменение дисфункционального поведения. |
Методы | Клиническая диагностика, когнитивная диагностика случая, психообразование, экспозиция, когнитивное переструктурирование, тренинг управления тревогой. |
Формат | Индивидуальный, групповой. |
Длительность | При индивидуальной форме проведения – 45–60 минут; при групповой форме проведения – до 90 минут. |
Периодичность | 1. 4–6 занятий 1–2 раза в неделю в условиях КРЦ «Хмолино». 2. 10 и более занятий вне КРЦ «Хмолино», в амбулаторном (в том числе дистанционном) формате. |
Ожидаемые результаты | Клинически подтвержденная редукция симптомов психического и/или наркологического расстройства. |
Примечание: Когнитивно-поведенческая психотерапия может проводиться врачом-психотерапевтом, врачом – психиатром-наркологом, врачом-психиатром, медицинским психологом.
Таблица 4. Метод десенсибилизации и переработки движением глаз | |
Table 4. A method of Eye Movement Desensitization and Reprocessing | |
Категории | Характеристики |
Цель | Стимулирование процесса адаптивной переработки травматической информации. |
Задачи | 1. Снижение выраженности или редукция симптомов интрузивных воспоминаний (интрузии, флешбэки, диссоциативные флешбэки, кошмары и пр.). 2. Снижение выраженности или редукция симптомов тревоги и диссоциации. 3. Формирование устойчивых механизмов интеграции травматического опыта. |
Методы | Переработка травматического материала, диссоциативных частей личности и развитие их внутреннего сотрудничества, обучение навыкам совладания с симптомами ПТСР и диссоциативными симптомами. |
Формат | Индивидуальный. |
Длительность | До 90 минут. |
Периодичность | 1. 3 занятия в неделю (через день) – 1 неделя. 2. Далее 1–2 занятия в неделю до формирования устойчивого терапевтического эффекта. |
Ожидаемые результаты | Клинически подтвержденная редукция симптомов ПТСР. |
Примечание: Метод десенсибилизации и переработки движением глаз может проводиться врачом-психотерапевтом, врачом – психиатром-наркологом, врачом-психиатром, медицинским психологом.
Таблица 5. Метод мотивационного консультирования | |
Table 5. Motivational counseling method | |
Категории | Характеристики |
Цель | Формирование и поддержание целеполагания по достижению значимых для пациента с наркологическими и психическими расстройствами жизненных целей, требующих изменения поведения, в том числе связанного с употреблением ПАВ. |
Задачи | 1. Определение нескольких значимых для пациента целей. 2. Выбор наиболее значимой цели, требующей изменения поведения, в том числе отказа от употребления ПАВ. 3. Преодоление амбивалентности и сопротивления в отношении предстоящего изменения поведения, в том числе отказа от употребления ПАВ. 4. Формирование и укрепление мотивации на изменение поведения, в том числе на отказ от употребления ПАВ. |
Методы | Беседа, клиническое интервью, наблюдение, активное слушание и (или) клиническое интервью с использованием принципов активного слушания, управление амбивалентностью, рефлексия (простая, сложная), резюмирование, провокативные техники. |
Формат | Индивидуальный. |
Длительность | 45–60 минут. |
Периодичность | 1. 4–6 занятий 1–2 раза в неделю в условиях КРЦ «Хмолино». 2. 10 и более занятий вне КРЦ «Хмолино» в амбулаторном (в том числе дистанционном) формате. |
Ожидаемые результаты | Определение и достижение жизненной цели, в том числе по сокращению или отказу от употребления ПАВ. |
Примечание: ПАВ – психоактивные вещества.
ОБСУЖДЕНИЕ
Течение стрессиндуцированных психических расстройств нередко утяжеляется за счет дополнительного воздействия вторичных психологических и психосоциальных факторов и присоединения коморбидной патологии, среди которой обычно выделяют тревожные, депрессивные, соматоформные, диссоциативные и связанные с употреблением алкоголя и других ПАВ расстройства, реактивные психозы, нарушения сна, сексуальные дисфункции, суицидальные тенденции, а также разнообразные соматические последствия (сердечно-сосудистые, желудочно-кишечные, эндокринные, иммунные, кожные и другие) [1], что требует пересмотра подходов к оказанию психиатрической и наркологической помощи данной категории пациентов [3].
Трансформация подходов к ведению пациентов с ПТСР и коморбидными расстройствами, а также системный анализ организационно-методических аспектов оказания психиатрической и наркологической помощи в Российской Федерации способствовали разработке и апробации программы комплексной психосоциальной и медицинской реабилитации пациентов с ПТСР и ассоциированными психическими и наркологическими расстройствами в КРЦ «Хмолино» – филиал ФГБУ «НМИЦ ПН им. В.П. Сербского» Минздрава России. Психосоциальная реабилитация пациентов с ПТСР и иными психическими расстройствами и медицинская реабилитация лиц с наркологическими расстройствами в КРЦ «Хмолино» являются этапом комплексного лечебно-реабилитационного процесса, включающего медицинские, психологические, социальные, образовательные и трудовые меры, направленные на восстановление физического и психологического состояния, формирование поведенческих, личностных и социальных навыков, способствующих реинтеграции пациента в общество. Необходимость применения указанного комплексного подхода отмечается многими российскими и зарубежными исследованиями [2][10][14][36], данными обзоров и метаанализов [16][20], а также установлена в клинических рекомендациях, что способствовало трансформации подходов в ведении пациентов с ПТСР при коморбидных расстройствах (рис. 2).
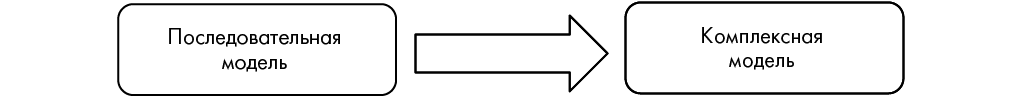
Рис. 2. Трансформация подходов в ведении пациентов с посттравматическим стрессовым расстройством при коморбидных расстройствах
Fig. 2. Transformation of approaches to managing patients with post-traumatic stress disorder in comorbid disorders
ЗАКЛЮЧЕНИЕ
В условиях высокого риска и потенциально негативного воздействия на физическое и психическое здоровье факторов травматического стресса важным является разработка и внедрение в стране системы оказания таргетированной медицинской помощи свидетелям или непосредственным участникам потенциально травматических событий. Особое внимание должно уделяться профилактике ПТСР у лиц, не имеющих клинических признаков указанного расстройства. Решение этой задачи может способствовать снижению распространенности ПТСР и улучшению устойчивой социальной адаптации на основе превентивной психологической реабилитации [5]. В том числе с этой целью необходимо внедрение системы скрининга определения риска развития ПТСР, а также разработка понятной маршрутизации пациентов в зависимости от выявленного риска. После углубленной консультации медицинского психолога, следующей за скринингом при высоком риске ПТСР, часть обследованных могут нуждаться в специализированной психотерапевтической или психиатрической и наркологической помощи. На этом этапе лечение ПТСР требует комплексного подхода, объединяющего медицинские, социальные и организационно-методические аспекты. Требуется уйти от привычной последовательной модели оказания помощи пациентам с ПТСР, особенно при коморбидных психических и наркологических расстройствах. Только комплексный подход может быть эффективен.
Такой подход использован в комплексной психосоциальной и медицинской реабилитации в КРЦ «Хмолино» – филиале ФГБУ «НМИЦ ПН им. В.П. Сербского» Минздрава России, за время существования реабилитационной программы он доказал свою эффективность.
Таким образом, эффективная помощь пациентам с ПТСР базируется на ранней диагностике, использовании современных методов лечения и создании доступной структуры комплексной реабилитации. Ключевыми факторами успеха являются также обучение специалистов, работа с окружением пациентов и внедрение передовых технологий в медицинскую практику.
1. World Health Organization. Harmful use of alcohol, alcohol dependence and mental health conditions: a review of the evidence for their association and integrated treatment approaches. WH World Health Organization. Copenhagen: WHO Regional Office for Europe, 2020. 24 p. URL:
https://www.who.int/europe/publications/i/item/WHO-EURO-2019-3571-43330-60791 (дата обращения: 24.08.2025).
2. Федеральный закон от 21.11.2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации». URL: https://www.consultant.ru/document/cons_doc_LAW_121895/ (дата обращения: 28.08.2025).
3. Закон Российской Федерации от 2.07.1992 г. № 3185-I «О психиатрической помощи и гарантиях прав граждан при ее оказании». URL:
https://www.consultant.ru/document/cons_doc_LAW_4205/ (дата обращения: 28.08.2025).
4. Приказ Министерства здравоохранения Российской Федерации от 14.10.2022 № 668н «Об утверждении Порядка оказания медицинской помощи при психических расстройствах и расстройствах поведения» (зарегистрировано в Минюсте России 14.11.2022 № 70940). URL:
https://www.consultant.ru/document/cons_doc_LAW_431245/ (дата обращения: 28.08.2025).
5. Приказ Министерства здравоохранения Российской Федерации от 30 декабря 2015 г. № 1034н «Об утверждении Порядка оказания медицинской помощи по профилю «психиатрия-наркология» и Порядка диспансерного наблюдения за лицами с психическими расстройствами и (или) расстройствами поведения, связанными с употреблением психоактивных веществ» (с изменениями и дополнениями). URL:
https://base.garant.ru/71360612/?ysclid=mfgy73z140899005921 (дата обращения: 28.08.2025).
6. Всемирная организация здравоохранения. Тест RUS-AUDIT для выявления расстройств, обусловленных употреблением алкоголя. Женева: ВОЗ, 2021. URL: AUDIT.pdf?ysclid=lw1qhanswg599205969 (дата обращения: 26.08.2025).
7. Клинические рекомендации «Психические и поведенческие расстройства, вызванные употреблением психоактивных веществ. Пагубное (с вредными последствиями) употребление» (утв. Министерством здравоохранения Российской Федерации, 2024 г.). URL: https://base.garant.ru/411105242/?ysclid=mfgoe5iqer473548357 (дата обращения: 26.08.2025).
Berman A.H., Bergman H., Palmstierna T. DUDIT (The Drug Use Disorders Identification Test) Manual Version 1.0. Stockholm: Karolinska Institutet, Department of Clinical Neuroscience; 2003. 12 p. URL: https://www.paihdelinkki.fi/sites/default/files/duditmanual.pdf (дата обращения: 26.08.2025).
8. Клинические рекомендации «Посттравматическое стрессовое расстройство» (утв. Министерством здравоохранения РФ 27 февраля 2023 г.). URL: https://base.garant.ru/406526717/?ysclid=mfgudr0nz7867897208 (дата обращения: 28.08.2025).
Клинические рекомендации «Психические и поведенческие расстройства, вызванные употреблением психоактивных веществ. Пагубное (с вредными последствиями) употребление» (утв. Министерством здравоохранения Российской Федерации, 2024 г.). URL: https://base.garant.ru/411105242/?ysclid=mfgoe5iqer473548357 (дата обращения: 26.08.2025).
Список литературы
1. Шпорт С.В., Макушкина О.А. Нормативно-правовое регулирование деятельности психиатрической службы Российской Федерации на современном этапе. Российский психиатрический журнал. 2023; 6: 4–14. https://doi.org/10.34757/1560-957X.2023.27.6.001. EDN: DTJUPS
2. Фадеева Е.В., Сахаров А.В. Формирование приверженности лечению при посттравматическом стрессовом расстройстве и коморбидных наркологических расстройствах. Российский психиатрический журнал. 2025; 1: 41–48. EDN: HELXBR
3. Васильева А.В. Посттравматическое стрессовое расстройство в центре международных исследований : от «солдатского сердца» к МКБ-11. Журнал неврологии и психиатрии им. С.С. Корсакова. 2022; 122(10): 72–81. https://doi.org/10.17116/jnevro202212210172. EDN: AKEYHU
4. Васильева А.В. Клинические рекомендации и стандарты лечения посттравматического стрессового расстройства: фокус на симптомы психофизиологического возбуждения. Журнал неврологии и психиатрии им. С.С. Корсакова. 2024; 124(5): 58–68. https://doi.org/10.17116/jnevro202412405158. EDN: EGAWVH
5. Караваева Т.А., Васильева А.В., Шойгу Ю.С., Радионов Д.С. Профилактика развития посттравматического стрессового расстройства у пострадавших в результате чрезвычайных ситуаций. Сибирский вестник психиатрии и наркологии. 2023; 2(119): 86–95. https://doi.org/10.26617/1810-3111-2023-2(119)-86-95. EDN: KBVIZL
6. Ralevski E., Olivera-Figueroa L.A., Petrakis I. PTSD and comorbid AUD: a review of pharmacological and alternative treatment options. Subst Abuse Rehabil. 2014; 5: 25–36. https://doi.org/10.2147/SAR.S37399. PMID: 24648794
7. Демкин А.Д., Иванов В.В., Круглов В.И. Новые методы реабилитации военнослужащих с боевой психической травмой в армиях зарубежных государств. Известия Российской военно-медицинской академии. 2019; 38(3): 125–131. EDN: GMHKKC
8. Suh J., Ressler K.J. Common Biological Mechanisms of Alcohol Use Disorder and PostTraumatic Stress Disorder. Alcohol Res. 2018; 39(2): 131–145. PMID: 31198653. PMCID: PMC6561401
9. Караваева Т.А., Васильева А.В., Идрисов К.А. и др. Посттравматическое стрессовое расстройство в парадигме доказательной медицины: патогенез, клиника, диагностика и терапия: методические рекомендации. СПб.: Санкт-Петербургский научно-исследовательский психоневрологический институт им. В.М. Бехтерева, 2022. 35 с. EDN: OLYEAY
10. Flory J.D., Yehuda R. Comorbidity between post-traumatic stress disorder and major depressive disorder: alternative explanations and treatment considerations. Dialogues Clin Neurosci. 2015; 17(2): 141–150. https://doi.org/10.31887/DCNS.2015.17.2/jflory. PMID: 26246789
11. Васильева А.В., Караваева Т.А., Радионов Д.С., Старунская Д.А. Алгоритм диагностики посттравматического стрессового расстройства. Обозрение психиатрии и медицинской психологии имени В.М. Бехтерева. 2023; 57(1): 83–95. https://doi.org/10.31363/2313-7053-2023-741. EDN: VYQKUM
12. Gradus J.L. Posttraumatic Stress Disorder and Death From Suicide. Curr Psychiatry Rep. 2018; 20(11): 98. https://doi.org/10.1007/s11920-018-0965-0. PMID: 30221328
13. Laçiner K., Şenol Y. Evaluation of Types of Traumatic Events and Comorbid Mental and Physical Diseases in Adults with Posttraumatic Stress Disorder: A Retrospective Study. Noro Psikiyatr Ars. 2024; 61(3): 235–240. https://doi.org/10.29399/npa.28651. PMID: 39258137
14. Караваева Т.А., Васильева А.В., Радионов Д.С. Злоупотребление алкоголем у пациентов с социальными фобиями: проблемы коморбидности, диагностики, этиопатогенеза и подходов к психотерапии. Вопросы наркологии. 2022; 7–8(211): 27–53. https://doi.org/10.47877/0234-0623_2022_7-8_27. EDN: FUNAFN
15. Eshuis L.V., Van Gelderen M.J., van Zuiden M., et al. Efficacy of immersive PTSD treatments: A systematic review of virtual and augmented reality exposure therapy and a meta-analysis of virtual reality exposure therapy. J Psychiatr Res. 2021; 143: 516–527. https://doi.org/10.1016/j.jpsychires.2020.11.030. PMID: 33248674
16. Крюков Е.В., Шамрей В.К., Марченко А.А. и др. Посттравматическое стрессовое расстройство: эволюция взглядов. Психиатрия. 2023; 21(4): 57–71. https://doi.org/10.30629/2618-6667-2023-21-4-57-71. EDN: WEHDGD
17. Da Silva A.G., Baldaçara L., Cavalcante D.A., et al. The Impact of Mental Illness Stigma on Psychiatric Emergencies. Front Psychiatry. 2020; 11: 573. https://doi.org/10.3389/fpsyt.2020.00573. PMID: 32636773
18. Qi W., Gevonden M., Shalev A. Prevention of Post-Traumatic Stress Disorder After Trauma: Current Evidence and Future Directions. Curr Psychiatry Rep. 2016; 2: 20. https://doi.org/10.1007/s11920-015-0655-0. PMID: 26800995
19. Kerbage H., Bazzi O., El Hage W., et al. Early Interventions to Prevent Post-Traumatic Stress Disorder in Youth after Exposure to a Potentially Traumatic Event: A Scoping Review. Healthcare (Basel). 2022; 10(5): 818. https://doi.org/10.3390/healthcare10050818. PMID: 35627955
20. Brewin C.R., Rose S., Andrews B., et al. Brief screening instrument for post-traumatic stress disorder. The British Journal of Psychiatry. 2002; 181: 158–162. https://doi.org/10.1017/s0007125000161896. PMID: 12151288
21. Андрющенко А.В., Дробижев М.Ю., Добровольский А.В. Сравнительная оценка шкал CES-D, BDI и HADS(D) в диагностике депрессий в общемедицинской практике. Журнал неврологии и психиатрии им. С.С. Корсакова. 2003; 103(5): 11–18.
22. Zigmond A.S., Snaith R.P. The hospital anxiety and depression scale. Acta Psychiatr Scand. 1983; 67(6): 361–370. https://doi.org/10.1111/j.1600-0447.1983.tb09716.x. PMID: 6880820
23. Posner K., Brown G.K., Stanley B., et al. The Columbia-Suicide Severity Rating Scale: initial validity and internal consistency fi ndings from three multisite studies with adolescents and adults. Am J Psychiatry. 2011; 168(12): 1266–1277. https://doi.org/10.1176/appi.ajp.2011.10111704. PMID: 22193671
24. Brady K.T., Back S.E. Childhood trauma, posttraumatic stress disorder, and alcohol dependence. Alcohol Res. 2012; 34(4): 408–413. PMID: 23584107
25. Najavits L.M., Weiss R.D., Liese B.S. Group cognitive-behavioral therapy for women with PTSD and substance use disorder. J Subst Abuse Treat. 1996; 13(1): 13–22. https://doi.org/10.1016/0740-5472(95)02025-x. PMID: 8699538
26. Gully B.J., Eaton E., Capone C., Haass-Koffler C.L. Treating posttraumatic stress disorder and alcohol use disorder comorbidity: Current pharmacological therapies and the future of MDMA-integrated psychotherapy. J Psychopharmacol. 2023; 37(12): 1182–1189. https://doi.org/10.1177/02698811231200880. PMID: 38009477
27. Shorter D., Hsieh J., Kosten T.R. Pharmacologic management of comorbid posttraumatic stress disorder and addictions. Am J Addict. 2015; 24(8): 705–712. https://doi.org/10.1111/ajad.12306. PMID: 26587796
28. Back S.E., Waldrop A.E., Brady K.T., Hien D. Evidenced-based time-limited treatment of co- occurring substance-use disorders and civilian-related posttraumatic stress disorder. Brief Treat. Crisis Interv. 2006; 6(4): 283. https://doi.org/10.1093/brief-treatment/mhl013
29. Back S.E., Brady K.T., Sonne S.C., Verduin M.L. Symptom improvement in co-occurring PTSD and alcohol dependence. J Nerv Ment Dis. 2006; 194(9): 690–696. https://doi.org/10.1097/01.nmd.0000235794.12794.8a. PMID: 16971821
30. Brown P.J., Stout R.L., Gannon-Rowley J. Substance use disorder-PTSD comorbidity. Patients’ perceptions of symptom interplay and treatment issues. J Subst Abuse Treat. 1998; 15(5): 445–448. https://doi.org/10.1016/s0740-5472(97)00286-9. PMID: 9751003
31. Карауш И.С., Абрамов С.В. Современные психотерапевтические подходы к лечению посттравматического стрессового расстройства. Российский психиатрический журнал. 2024; 4: 55-66. EDN: XJVYHQ
32. Mills K.L., Teesson M., Back S.E., et al. Integrated exposure-based therapy for co-occurring posttraumatic stress disorder and substance dependence: a randomized controlled trial. JAMA. 2012; 308(7): 690–699. https://doi.org/10.1001/jama.2012.9071. PMID: 22893166
33. Менделевич В.Д. Психология девиантного поведения: учебное пособие. 5-е изд., перераб. и доп. М.: Изд-во «Городец», 2025. 384 с. ISBN: 978-5-907483-74-3
34. Васильева А.В., Караваева Т.А., Незнанов Н.Г., Полторак С.В. Общие понятия и принципы психотерапии. В книге: Психотерапия: национальное руководство. М.: ГЭОТАР-Медиа, 2023. С. 81–94. EDN: SHBGZL
35. Незнанов Н.Г., Васильева А.В. Психотерапия. В книге: Психиатрия. Краткое издание: национальное руководство. М.: ГЭОТАР-Медиа, 2021. С. 699–728. EDN: UEPECO
36. Greenberg N., Megnin-Viggars O., Leach J. Occupational health professionals and 2018 NICE post-traumatic stress disorder guidelines. Occup Med (Lond). 2019; 69(6): 397– 399. https://doi.org/10.1093/occmed/kqz058. PMID: 31573041
37. Hase M. The structure of EMDR therapy: A guide for the therapist. Frontiers in psychology, 2021; 12: 660753. https://doi.org/10.3389/fpsyg.2021.660753
38. Hudays A., Gallagher R., Hazazi A., et al. Eye Movement Desensitization and Reprocessing versus Cognitive Behavior Therapy for Treating Post-Traumatic Stress Disorder: A Systematic Review and Meta-Analysis. Int J Environ Res Public Health. 2022; 19(24): 16836. https://doi.org/10.3390/ijerph192416836. PMID: 36554717
39. Shapiro F. Eye movement desensitization and reprocessing (EMDR): Basic principles, protocols, and procedures. Guilford Press, 2001. 472 p. ISBN 1572306726, 9781572306721
40. Miller W.R., Rollnick S. Motivational Interviewing. Fourth Edition. Helping People Change and Grow. Guilford Press, 2023. 338 p. ISBN 9781462552795
41. Прохазка Д., Норкросс Д., Ди Клименте К. Психология позитивных изменений. Как навсегда избавиться от вредных привычек. Из-во: «Манн, Иванов и Фербер», 2013. 320 с. ISBN 978-5-91657-604-7
Об авторах
С. В. ШпортРоссия
Шпорт Светлана Вячеславовна – д-р мед. наук, генеральный директор
Кропоткинский пер., д. 23, г. Москва, 119034
А. А. Козлов
Россия
Козлов Александр Александрович – д-р мед. наук, заместитель генерального директора по научной работе и стратегическому развитию
Кропоткинский пер., д. 23, г. Москва, 119034
Р. В. Ахапкин
Россия
Ахапкин Роман Витальевич – д-р мед. наук, заместитель директора по научной работе
ул. Потешная, д. 3, кор. 10, г. Москва, 107076
К. Н. Шаклеин
Россия
Шаклеин Константин Николаевич – д-р мед. наук, заместитель генерального директора по организационным вопросам
Кропоткинский пер., д. 23, г. Москва, 119034
Т. В. Клименко
Россия
Клименко Татьяна Валентиновна – д-р мед. наук, профессор, директор; профессор кафедры уголовно-процессуального права и криминалистики
Малый Могильцевский пер., д. 3, г. Москва, 119034
ул. Азовская, д. 2, корп. 1, Москва, 117638
А. В. Сахаров
Россия
Сахаров Анатолий Васильевич – д-р мед. наук, доцент, заведующий отделом клинической наркологии
Малый Могильцевский пер., д. 3, г. Москва, 119034
Е. В. Фадеева
Россия
Фадеева Евгения Владимировна – канд. психол. наук, заведующая отделом организации профилактической помощи в наркологии; младший научный сотрудник отделения терапии стационарных больных с аддиктивными расстройствами
Малый Могильцевский пер., д. 3, г. Москва, 119034
ул. Бехтерева, д. 3, г. Санкт-Петербург, 192019
Рецензия
Для цитирования:
Шпорт С.В., Козлов А.А., Ахапкин Р.В., Шаклеин К.Н., Клименко Т.В., Сахаров А.В., Фадеева Е.В. Организационно-методические аспекты оказания психиатрической и наркологической помощи пациентам с посттравматическим стрессовым расстройством в Российской Федерации. Национальное здравоохранение. 2025;6(3):58-71. https://doi.org/10.47093/2713-069X.2025.6.3.58-71
For citation:
Shport S.V., Kozlov A.A., Akhapkin R.V., Shaklein K.N., Klimenko T.V., Sakharov A.V., Fadeeva E.V. Organizational and methodological aspects of providing psychiatric and narcological care to patients with post-traumatic stress disorder in the Russian Federation. National Health Care (Russia). 2025;6(3):58-71. (In Russ.) https://doi.org/10.47093/2713-069X.2025.6.3.58-71
JATS XML























