Перейти к:
Организационно-правовые аспекты оказания медицинской помощи с применением телемедицинских технологий в Российской Федерации и зарубежных странах
https://doi.org/10.47093/2713-069X.2024.5.4.5-19
Аннотация
В настоящее время ситуация с регулированием телемедицинских технологий (ТМТ) в мире складывается поразному. Цель – провести аналитический обзор организационно-правового регулирования оказания медицинской помощи с применением ТМТ в системах здравоохранения Российской Федерации и зарубежных стран. В итоговую версию обзора включили нормативное правовое регулирование 22 систем здравоохранения зарубежных стран. По результатам проведенного нами обзора можно выделить ключевые организационно-правовые аспекты оказания медицинской помощи с применением ТМТ в зарубежных странах: отсутствие полноценного нормативного правового регулирования применения ТМТ при оказании медицинской помощи в большинстве зарубежных стран; возможность установления диагноза в рамках телемедицинских консультаций (ТМК) только после предварительного очного приема врача; проведение ТМК только лицензированными медицинскими работниками и медицинскими организациями; возможность проведения ТМК через общедоступные информационные платформы и специально разработанные государственные платформы; обязательное информирование пациента о преимуществах и недостатках ТМТ перед проведением консультации, а также получение информированного согласия в устной или письменной форме; обязательное соблюдение стандартов и рекомендаций в ходе проведения ТМК, применяемых и при очном приеме пациента. Проведенный нами анализ свидетельствует о широком применении ТМТ в зарубежных странах. При этом наблюдается отсутствие четко установленных как организационных, так и правовых критериев оказания медицинской помощи с применением ТМТ, что обусловливает необходимость дальнейшего изучения международного опыта и выделения лучших практик, которые могут быть масштабированы на территории Российской Федерации.
Ключевые слова
Для цитирования:
Мурашко М.А., Панин А.И., Чигрина В.П., Тюфилин Д.С., Ходакова О.В., Деев И.А., Кобякова О.С. Организационно-правовые аспекты оказания медицинской помощи с применением телемедицинских технологий в Российской Федерации и зарубежных странах. Национальное здравоохранение. 2024;5(4):5-19. https://doi.org/10.47093/2713-069X.2024.5.4.5-19
For citation:
Murashko M.A., Panin A.I., Chigrina V.P., Tyufilin D.S., Khodakova O.V., Deev I.A., Kobyakova O.S. Organizational and legal aspects of providing medical care using telemedicine technologies in Russian Federation and foreign countries. National Health Care (Russia). 2024;5(4):5-19. (In Russ.) https://doi.org/10.47093/2713-069X.2024.5.4.5-19
Список сокращений:
- МО – медицинская организация
- ОАЭ – Объединенные Арабские Эмираты
- РФ – Российская Федерация
- США – Соединенные Штаты Америки
- ТМК – телемедицинские консультации
- ТМТ – телемедицинские технологии
- ЭПР – экспериментальный правовой режим
В последние десятилетия цифровые технологии демонстрируют стремительное развитие, становясь неотъемлемой частью и одновременно трансформируя мировую систему здравоохранения [1]. Согласно «Глобальной стратегии цифрового здравоохранения на 2020–2025 годы» Всемирной организации здравоохранения (ВОЗ) цифровизация должна стать одной из первостепенных задач систем здравоохранения государств и соответствовать принципам прозрачности, доступности, масштабируемости, функциональной совместимости, конфиденциальности и безопасности данных1. Это видение также соответствует руководящим принципам Целей устойчивого развития Организации Объединенных Наций, которые включают в себя обеспечение доступности высококачественных медицинских услуг для людей во всем мире [2].
В соответствии с вышеназванными документами в Российской Федерации (РФ) распоряжением Правительства от 17.04.2024 № 959-р утверждено стратегическое направление в области цифровой трансформации здравоохранения2. С каждым годом растут объемы телемедицинской помощи. Так, с 2019 г. общее количество ТМК выросло более чем в 11 раз (с 67 тыс. ед. в 2019 г. до 8 170 тыс. ед. в 2023 г.), ТМК по модели «врач – пациент» – в 17,5 раз (с 38 тыс. ед. в 2019 г. до 7 003 тыс. ед. в 2023 г.), ТМК по модели «врач – врач» – в три раза (с 294 тыс. ед. в 2019 г. до 1 167 тыс. ед. в 2023 г.)3. Наиболее востребованными профилями оказания медицинской помощи с применением ТМТ являются: «терапия», «педиатрия», «онкология», «кардиология», а также «акушерство и гинекология». Важную роль в развитии ТМТ играют национальные медицинские исследовательские центры, которые организуют консультации по сложным случаям. С 2023 г. в субъектах РФ внедрены технологии дистанционного мониторинга показателей состояния здоровья в рамках территориальных программ государственных гарантий бесплатного оказания медицинской помощи населению. За 11 месяцев 2024 г. специалистами национальных медицинских исследовательских центров проведено свыше 221,7 тыс. ТМК по запросам врачей региональных медицинских организаций по сложным случаям, из них 4 365 – экстренных и 18 511 – неотложных4.
Вышеперечисленное ставит перед системой здравоохранения новые задачи по адаптации нормативной правовой базы к изменяющимся условиям. Введение нормативного правового регулирования применения ТМТ в системы здравоохранения зарубежных стран представляет собой многоаспектную задачу, затрагивающую вопросы конфиденциальности личных данных пациентов, стандартов оказания медицинской помощи удаленно, лицензирования медицинских работников и медицинских организаций, а также межгосударственного обмена. Для быстрого и эффективного внедрения цифровых технологий в сферу здравоохранения в первую очередь необходимо решить различные вопросы нормативного правового регулирования, поскольку значимые правовые различия между странами затрудняют достижение соглашений и развитие данного вида услуг5.
В настоящее время можно выделить различные подходы к регулированию оказания медицинской помощи с применением ТМТ, а также успешные и неуспешные практики использования данного вида услуг.
ЦЕЛЬ ИССЛЕДОВАНИЯ
Провести аналитический обзор организационно-правового регулирования оказания медицинской помощи с применением ТМТ в системах здравоохранения Российской Федерации и зарубежных стран.
МАТЕРИАЛЫ И МЕТОДЫ
Для проведения данного аналитического обзора использовались открытые источники, сайты ведомств, юридические справочники, базы данных PubMed, ScienceDirect, Cochrane Library, Google Scholar. Поисковый образ включал в себя такие ключевые слова, как «telehealth regulation», «legal regulation», «telemedicine», «telemedicine guideline». В итоговую версию обзора включили нормативное правовое регулирование 22 систем здравоохранения зарубежных стран, которое рассматривалось по семи ключевым блокам: наличие в законодательстве в сфере здравоохранения норм, касающихся регламента применения ТМТ при оказании медицинской помощи; наличие в законодательстве в сфере здравоохранения норм, касающихся возможности установления диагноза в рамках ТМК; требования к наличию специального оборудования и платформ для проведения ТМК; наличие в законодательстве в сфере здравоохранения норм, определяющих условия проведения ТМК; возможность выписки электронных рецептов и дистанционной продажи лекарственных препаратов; наличие в законодательстве в сфере здравоохранения указаний о способах возмещения стоимости ТМК.
Наличие в законодательстве в сфере здравоохранения норм, касающихся регламента применения телемедицинских технологий при оказании медицинской помощи
В результате анализа выявлено, что в большинстве стран отсутствует полноценное нормативное правовое регулирование оказания медицинской помощи с применением ТМТ, имеются только отдельные положения и руководства об использовании данного вида услуг. Такая ситуация характерна для Германии, Австрии, Австралии, Малайзии, Филиппин, Великобритании, Объединенных Арабских Эмиратов (ОАЭ), Бахрейна, Испании и Финляндии. В Германии оказание медицинской помощи с применением ТМТ регулируется Немецкой медицинской ассоциацией (Bundesärztekammer), Министерством здравоохранения (Bundesministerium für Gesundheit), а также соответствующими указами для врачей (Musterberufsordnung für Ärzte, MBO). В Филиппинах в соответствии с Совместным административным приказом, изданным Министерством здравоохранения, Департаментом внутренних дел и местного самоуправления, а также Филиппинской корпорацией медицинского страхования, ТМТ относятся к одному из способов предоставления медицинских услуг6.
С 2012 года в Испании запущена стратегия развития информационных технологий в сфере здравоохранения, однако она не содержит политики, которая напрямую затрагивала бы применение ТМТ7. Кроме того, поскольку Испания состоит из 17 автономных областей, каждый региональный орган исполнительной власти в сфере здравоохранения устанавливает свои правила применения ТМТ. Похожая ситуация наблюдается и в Великобритании, где в каждой из стран существует свой орган, регулирующий применение ТМТ. Телемедицинские услуги в Великобритании включают видео- и аудиоконсультации, выписку электронных рецептов и ТМК в области стоматологии8. В ОАЭ с 2021 года ТМТ делятся на пять областей: ТМК типа «врач – врач», ТМК типа «врач – пациент», выписка электронных рецептов, теледиагностика, дистанционный мониторинг состояния здоровья. При этом ТМК могут проводиться с использованием телефона, видеосвязи, электронной почты и других аналогичных средств связи9.
В Финляндии также отсутствует национальное законодательство в сфере применения ТМТ. Согласно Письму Министерства социальных дел по приоритетным услугам в здравоохранении ТМТ представляют собой дистанционную диагностику, мониторинг, лечение, а также предоставление рекомендаций, связанных с лечением10. В Австрии по данным Комиссии по телездравоохранению (Telegesundheitsdienste-Kommission), созданной в 2013 году Министерством социальных дел, здравоохранения, ухода и защиты потребителей (BMSGPK), к телемедицинским услугам относятся телетерапия (активное лечение); телемониторинг хронических неинфекционных заболеваний; телемедицинский консилиум и телеконференция (медицинские консультации). При этом наиболее развитой сферой ТМТ в Австрии является телемониторинг пациентов с сахарным диабетом, хронической сердечной недостаточностью и гипертонической болезнью11.
В таких странах, как Франция, Китай, Индия и Сингапур, нормативное правовое регулирование применения ТМТ находится на высоком уровне. Во Франции ТМТ впервые были упомянуты в Кодексе общественного здравоохранения (French Public Health Code, FPHC) еще в 2009 году. Согласно данному документу применять в своей деятельности ТМТ имеют право врачи, средние медицинские работники и фармацевты. В соответствии с Указом 2019 года к ТМТ относят медицинские манипуляции, выполняемые дистанционно с помощью информационных и коммуникационных технологий. Выделяют пять видов телемедицинских услуг: телеконсультации; телеэкспертизу; дистанционный мониторинг; дистанционный уход; дистанционную выдачу заключения о состоянии здоровья пациента. В рамках дистанционного мониторинга состояния здоровья проведение ТМК осуществляется попеременно с очными приемами врача12.
Китай также является одной из первых стран, внедривших и разрешивших применение ТМТ. Это связано прежде всего с густонаселенностью и сложностями экономического развития государства, вследствие чего традиционные модели очного приема врача являются недостаточными [3]. В 2018 году Национальная комиссия по здравоохранению и Национальное управление традиционной китайской медицины опубликовали методические рекомендации по применению ТМТ, направленные на расширение возможностей применения и развитие данной сферы13.
Сингапур – один из лидеров в Азии с точки зрения внедрения ТМТ. В 2018 году Министерство здравоохранения запустило нормативную «песочницу» для содействия инновациям в области применения телемедицинских услуг, а в 2019 году Управление медицинских наук опубликовало рекомендации, разъясняющие существующие правила в отношении их применения14 [4].
Индия – страна с тщательно описанным правовым регулированием организации оказания телемедицинских услуг. До 2020 года применение ТМТ регулировалось Законом об информационных технологиях, однако он содержал пробелы в вопросах конфиденциальности и безопасности личных данных пациентов15. В 2020 году правительство выпустило методические рекомендации по телемедицинской практике, согласно которым применение ТМТ возможно в видео-, аудио- и текстовом формате. Все ТМК в стране делятся на первичные (для диагностики, лечения и информирования пациента) и вторичные (для последующих рекомендаций по лечению), а также на четыре типа взаимодействия: «врач – пациент», «специалист по уходу – врач», «врач – врач» и «медицинский работник – врач»16.
В Австралии в 2012 году Медицинский совет опубликовал рекомендации по проведению ТМК в качестве дополнения к основному своду профессиональных медицинских стандартов, согласно которым ТМК могут оказываться врачами общей практики, узкими специалистами и психологами, который был обновлен в 2023 году17. В Бахрейне ТМК проводятся в сфере общей врачебной практики, психологии, психиатрии, стоматологии, кардиологии, дерматологии и эндокринологии18. В Гонконге применение ТМТ разрешено при оказании медицинской помощи в сфере общей врачебной практики, психиатрии, дерматологии, стоматологии, гериатрии, охраны труда и физиотерапии; в Испании – в сфере психологии, дерматологии, педиатрии, гинекологии, онкологии, стоматологии, аллергологии, а также при удаленном мониторинге состояния здоровья пациентов19.
В РФ нормативное правовое регулирование оказания медицинской помощи с применением ТМТ основывается на Федеральном законе № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» и Приказе Минздрава России от 30.11.2017 № 965н «Об утверждении порядка организации и оказания медицинской помощи с применением телемедицинских технологий», появившемся одним из первых в мире и объяснявшем, как специалисты сферы здравоохранения могут дистанционно взаимодействовать друг с другом и с пациентами, а также для чего нужны ТМК20.
Одновременно с этим прорабатываются экспериментальные правовые режимы (ЭПР) для расширения возможностей телемедицины. Так, согласно постановлению Правительства РФ от 18.07.2023 № 1164 «Об установлении экспериментального правового режима в сфере цифровых инноваций и утверждении Программы экспериментального правового режима в сфере цифровых инноваций по направлению медицинской деятельности, в том числе с применением телемедицинских технологий и технологий сбора и обработки сведений о состоянии здоровья и диагнозах граждан» с августа 2023 года 30 медицинских организаций участвуют в данной программе, благодаря которой более 17,6 тыс. пациентов получили корректировки лечения или назначения дистанционного наблюдения21.
Наличие в законодательстве в сфере здравоохранения норм, касающихся возможности установления диагноза в рамках первичной телемедицинской консультации
В большинстве анализируемых стран запрещено установление диагноза в рамках ТМК без предварительного очного приема врача, что характерно, например, для Китая, Франции, Вьетнама, Филиппин, Австралии, Малайзии, Тайваня, Сингапура, Гонконга, Испании и Италии22 [5–7].
Помимо этого, в Китае в случае изменения состояния здоровья пациента, выявленного при повторной ТМК, ее необходимо немедленно прекратить и выдать пациенту направление на очный прием к врачу. В Австралии с 2022 года согласно Руководству по ТМК Австралийского агентства по регулированию деятельности практикующих врачей (the Australian Health Practitioner Regulation Agency, AHPRA) ТМК могут применяться в качестве альтернативы очным приемам посредством аудио- или видеозвонка при условии очного посещения лечащего врача в течение 12 месяцев до получения медицинской услуги.
В соответствии с Рекомендациями по применению ТМТ, изданными Малайзийским Медицинским советом, проведение ТМК разрешено только после очного приема врача. Помимо этого, запрещено предоставлять телемедицинские услуги пациентам с когнитивными расстройствами или интоксикацией. В Филиппинах не рекомендуется оказывать медицинскую помощь с применением ТМТ в неотложной форме, при чрезвычайных ситуациях или необходимости физикального осмотра пациента. Согласно Закону Министерства здравоохранения Сингапура 2018 года ТМК проводятся в качестве дополнения при оказании медицинской помощи только после предварительного очного приема врача.
В Тайване применение ТМТ при оказании медицинской помощи разрешено в ограниченных случаях. Согласно Закону о врачах медицинский работник обязан лично устанавливать диагноз, при этом телемедицинские услуги могут предоставляться только пациентам из горных и отдаленных районов и с островов. Во Вьетнаме установление диагноза, лечение и назначение лекарственных препаратов посредством ТМТ запрещены23. При этом ТМК проводятся с целью консультирования, обследования, телерадиологической консультации и обучения сотрудников. Согласно Рекомендациям по проведению ТМК в Гонконге применение ТМТ целесообразно только в случае предварительного очного приема пациента. При этом ТМК не являются полной заменой очным приемам и проводятся с целью лечения, консилиумов, мониторинга состояния здоровья и просвещения пациентов24. Согласно Кодексу медицинской этики Испании оказание медицинской помощи с применением ТМТ неизбежно подразумевает под собой очный прием врача. Однако для повторного приема или наблюдения за состоянием здоровья допустимо использовать ТМТ.
В Италии согласно постановлению Министерства здравоохранения от 2022 года ТМК не могут заменить очный прием врача. Данные услуги позволяют повысить эффективность оказания медицинской помощи при вторичной профилактике, диагностике, лечении, уходе, реабилитации, мониторинге состояния здоровья и выписке электронного рецепта, дополняя очные приемы. Кроме того, применение ТМТ должно соответствовать всем требованиям, относящимся и к очным приемам специалистов [8].
Странами, в которых разрешено установление диагноза при первичной ТМК, являются Индонезия, Таиланд, Индия, Соединенные Штаты Америки (США) и Финляндия25. В Индонезии в соответствии с Постановлением Министерства здравоохранения об организации телемедицинских услуг и Постановлением медицинского совета 2020 года врачи могут оказывать телемедицинские услуги с целью диагностики и лечения заболеваний без предварительного очного приема26. В Таиланде ТМТ применяются для консультации, обследования, диагностики, лечения, ухода, профилактики, реабилитации, а также обучения сотрудников. Согласно Уведомлению Медицинского совета о руководящих принципах в отношении ТМТ специалист может применять ТМТ в рамках общей врачебной практики, психологии и офтальмологии, в том числе для установления диагноза, при этом обязательно находясь в пределах медицинской организации. В Индии зарегистрированный в Государственном медицинском регистре врач может оказывать медицинскую помощь с применением ТМТ пациентам из любой части страны. В случае отсутствия альтернативы ТМК может быть единственным способом оказания медицинской помощи, однако она должна ограничиваться оказанием первичной медико-санитарной помощи и дальнейшим направлением к узким специалистам.
В США приняты законы, способствующие использованию ТМТ, включая упрощение процедуры лицензирования врачей. Так, в 44 штатах разрешено установление диагноза без предварительного очного приема врача, дистанционный мониторинг состояния здоровья пациентов при хронической сердечной недостаточности, хронической обструктивной болезни легких, аритмиях, сахарном диабете, бронхиальной астме, злокачественных новообразованиях, гипертонической болезни.
В настоящее время в РФ согласно приказу Минздрава России от 30.11.2017 № 965н «Об утверждении порядка организации и оказания медицинской помощи с применением телемедицинских технологий» для обеспечения безопасности пациента лечение можно корректировать только после личного осмотра пациента врачом и постановки диагноза27.
Наличие в законодательстве в сфере здравоохранения требований о лицензировании врача и медицинской организации на проведение телемедицинских консультаций
По результатам анализа в зарубежных странах наблюдается тенденция обязательного наличия соответствующей лицензии на проведение ТМК как у врача, так и у медицинской организации, в которой предоставляется данный вид услуг: в нормативных правовых актах Китая, Филиппин, Таиланда, ОАЭ, Бахрейна, Индии, Испании, Великобритании и Финляндии присутствуют конкретные указания на это28 [9–13]. Так, в Австрии оказывать медицинскую помощь с применением ТМТ могут только включенные в реестр TELEMED Austria врачи и медицинские организации. В Таиланде согласно Руководству для медицинских организаций Министерства здравоохранения 2021 года для проведения ТМК необходима специальная лицензия. В Бахрейне оказывать медицинскую помощь с применением ТМТ может только лицензированный Национальным агентством по регулированию в сфере здравоохранения врач29. В США специалист обязан иметь лицензию в штате нахождения пациента на момент проведения телеконсультации [14]. В Великобритании согласно Руководству по ТМТ врач обязан иметь лицензию на оказание медицинской помощи с применением ТМТ, выданную Генеральным медицинским советом (GMC)30.
Исключением являются Германия и Австралия, где врачам не требуется специальной лицензии для проведения ТМК. В Австралии согласно руководству AHPRA все зарегистрированные практикующие врачи могут использовать ТМТ при условии, что они безопасны для пациента.
Еще одним наблюдением, выявленным по результатам настоящего обзора, является то, что в ряде стран лечащий врач самостоятельно принимает решение о целесообразности проведения ТМК индивидуально для каждого пациента и несет за это персональную ответственность [15][16]. К группе стран, где это применимо, относятся Франция, Германия, Австрия, Филиппины, Сингапур, ОАЭ, Гонконг, Индия, Финляндия и Великобритания. В Австрии согласно заявлению Австрийской медицинской ассоциации (Ärztekammer) врач несет персональную ответственность за принятие решения о проведении ТМК. По данным Рекомендаций по ТМТ Королевской медицинской ассоциации Нидерландов (KNMG) врач самостоятельно принимает решение о необходимости проведения ТМК31. При этом он несет персональную ответственность за эффективность лечения с применением ТМТ32 [17].
В РФ для оказания медицинской помощи с применением ТМТ врачу не требуется дополнительная лицензия, поскольку согласно Федеральному закону № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» ТМТ являются одной из форм оказания медицинской помощи, что создает широкую рамку для применения данных технологий33.
Требования к наличию специального оборудования и платформ для проведения телемедицинских консультаций
В нормативных правовых актах большинства анализируемых стран отсутствовали требования к наличию специального оборудования или платформ для проведения ТМК [18–20]. Так, в США для предоставления телемедицинских услуг можно использовать как общедоступные (Skype, FaceTime, Google Meet или Zoom), так и специально разработанные государством платформы (VSee или thera-LINK), а программное обеспечение должно соответствовать правилам HIPAA о конфиденциальности и безопасности личных данных. Во Франции существует национальная телемедицинская платформа «MesDocteurs». В соответствии с Кодексом общественного здравоохранения все телемедицинские платформы должны соответствовать применимым стандартам совместимости и безопасности личных данных.
В Австрии телемедицинские платформы должны соответствовать строгим требованиям Европейского регламента о защите данных (GDPR). Помимо таких приложений, как Skype и Zoom, возможно применение сертифицированных организацией TELEMED Austria приложений (например, приложение edoctors-App было официально сертифицировано с апреля 2020 года).
Согласно австралийскому руководству AHPRA для проведения ТМК не требуется специального оборудования, приложений и программного обеспечения. Однако врачи должны гарантировать, что выбранное ими телекоммуникационное решение соответствует всем требованиям и потребностям пациентов34. Аналогичная ситуация наблюдается в Великобритании и Филиппинах, где не существует ограничений на платформы, с помощью которых оказываются ТМК.
В Китае существуют три основные телемедицинские сети: Золотая сеть здравоохранения (Golden Health Network), Международная медиасеть Китая (International MedioNet of China) и сеть Народно-освободительной армии (People’s Liberation Army). Для оказания медицинской помощи с применением ТМТ используются как государственные, так и общедоступные платформы, например WeChat. Закон о защите личных данных (PIPL) устанавливает ряд требований, которые необходимо соблюдать в процессе предоставления телемедицинских услуг35.
В Германии общедоступные приложения и платформы (Skype, Zoom и т.д.) не одобрены для оказания телемедицинских услуг. В Гонконге возможно использование как общедоступных приложений для видеоконференц-связи (WeChat и Zoom), так и специально разработанной государственной платформы36.
В Финляндии телемедицинские услуги реализуются только посредством видеосвязи с помощью устройств, относящихся к Windows, Linux, Android, macOS и iOS37 [21]. Аналогичная ситуация наблюдается в Бахрейне, где Министерство здравоохранения разработало приложение для поиска врачей и записи на ТМК38.
В настоящее время в РФ применяются три платформы для проведения ТМК. Первая – Телемедицинская система дистанционных консультаций федерального и регионального уровней, которая предназначена для проведения экстренной или неотложной ТМК со специалистами ведущих федеральных медицинских организаций (МО), а также для взаимодействия «якорных» МО субъекта РФ с национальными медицинскими исследовательскими центрами. Вторая – Федеральная телемедицинская система Минздрава России – «Федеральная электронная регистратура» – компонент «Телемедицинские консультации» – Единая государственная информационная система в сфере здравоохранения, которая предназначена для обеспечения процессов дистанционного взаимодействия с применением ТМТ в режиме «врач – врач» между специалистами профильных федеральных центров и специалистами региональных МО третьего уровня системы здравоохранения субъектов РФ. Третья – Централизованная система (подсистема) «Телемедицинские консультации» государственной информационной системы в сфере здравоохранения субъектов РФ – предназначена для обеспечения информационного взаимодействия МО 1, 2 уровня с МО 3 уровня субъекта РФ при оказании медицинской помощи с применением ТМТ.
Наличие в законодательстве в сфере здравоохранения норм, определяющих условия проведения телемедицинских консультаций
Во всех странах перед проведением ТМК врач обязан подтвердить личность пациента, проинформировать его о потенциальных преимуществах и недостатках ТМТ, а также получить информированное согласие в устной или письменной форме. Наряду с этим в ряде стран присутствуют дополнительные условия проведения ТМК. Так, в Китае только врачи с опытом работы более трех лет имеют право предоставлять телемедицинские услуги. В ОАЭ применение ТМТ запрещено в экстренных ситуациях, а также при выписке наркотических лекарственных средств39. Во Франции установлены обязательные требования к проведению ТМК: аутентификация врача; идентификация пациента; полный доступ врача к медицинским данным пациента; обучение пациента применению ТМТ; получение информированного согласия; запись в медицинской карте пациента по результатам проведения ТМК40. Важно, что в данной стране оказание медицинской помощи с применением ТМТ основано на территориальном принципе: врач, проводивший ТМК, должен находиться недалеко от места жительства пациента. Это позволяет обеспечить регулярный контроль за состоянием здоровья и при необходимости организовать скорейший очный прием.
В Филиппинах перед проведением ТМК помимо информированного согласия врачу необходимо получить полную историю болезни пациента. При этом и врач, и пациент должны подтвердить свою личность любым удобным для них способом. В Таиланде в соответствии с Руководством по использованию ТМТ МО, предоставляющая телемедицинские услуги, должна обеспечить наличие достаточного количества специалистов для оказания соответствующих услуг без нарушения работы основных бизнес-процессов.
Во Вьетнаме ТМК могут осуществляться только с согласия обеих сторон (врача и пациента), применяемые информационные технологии должны иметь достаточную пропускную способность и высокую скорость передачи данных, а информация о ТМК должна храниться на сервере в течение не менее 10 лет. Согласно Положению о телемедицинской деятельности 2017 года данные услуги могут оказываться только при нахождении врача в пределах МО, имеющих соответствующую лицензию. При этом в МО должна быть отдельная комната для проведения ТМК, а оборудование должно соответствовать установленным техническим требованиям.
Федеральный закон и стандарты ОАЭ гласят, что все медицинские работники и административный персонал, участвующие в проведении ТМК, должны проходить соответствующее обучение41. Однако данное требование существует не во всех странах. Например, в Австрии, Австралии, Германии врачи, проводящие ТМК, не обязаны проходить специальное обучение перед их проведением.
В РФ в целях идентификации и аутентификации участников дистанционного взаимодействия при оказании медицинской помощи с применением ТМТ используется единая система идентификации и аутентификации. Документирование информации об оказании медицинской помощи пациенту с применением ТМТ, включая внесение сведений в его медицинскую документацию, осуществляется с использованием усиленной квалифицированной электронной подписи медицинского работника.
Возможность выписки электронных рецептов и дистанционной продажи лекарственных препаратов
Во Франции, Испании, Великобритании, Малайзии, Сингапуре и Вьетнаме врачам разрешено выписывать электронные рецепты во время проведения ТМК и в особых случаях отправлять лекарственные препараты по почте42 [22–26].
В США выписка электронных рецептов без предварительного очного приема была запрещена, однако в 2020 году Управление по борьбе с наркотиками разрешило выписку электронных рецептов на контролируемые лекарственные средства43.
Несмотря на то что Австралийский фармацевтический совет считает дистанционную продажу лекарственных препаратов и выписку электронных рецептов «неоптимальным», с 2019 года данная деятельность разрешена44. Перед продажей лекарственного препарата необходимо отправить рецепт на бумажном носителе в аптеку. Кроме того, для дистанционной продажи лекарственных препаратов не требуется специальной лицензии, однако фармацевты должны быть зарегистрированы в Аптечном совете для осуществления соответствующей практики45.
В Китае дистанционная продажа лекарственных препаратов разрешена. При этом, в отличие от Австралии, интернет-аптекам необходимо иметь соответствующую лицензию и соблюдать строгие стандарты качества и безопасности данных. В Филиппинах данная деятельность разрешена только для препаратов, отпускаемых без рецепта врача.
Согласно Уведомлению Аптечного совета Таиланда выписка электронных рецептов, а также дистанционная продажа лекарственных препаратов без предварительного очного приема врача разрешены. При этом необходимо иметь лицензию на соответствующую деятельность, проверить личные данные пациента, установить с ним контакт, получить информированное согласие, пройти идентификацию, а также оставить соответствующую запись в медицинской информационной системе и отслеживать график приема препарата пациентом.
В Бахрейне Национальный орган по регулированию в системе здравоохранения NHRA (National Health Regulatory Authority’s) разрешает дистанционную выписку лекарственных препаратов. При этом все препараты делятся на три группы: безрецептурные, которые можно назначать посредством ТМК; отпускаемые только по рецепту врача; запрещенные для назначения посредством ТМК46.
В Индии выписка электронных рецептов на лекарственные препараты возможна только при наличии достаточной информации о состоянии здоровья пациента. Существует четыре списка лекарственных препаратов: список «О» – разрешенные для назначения в любом режиме ТМК; список «А» – разрешенные для назначения в видеорежиме; список «В» – разрешенные для назначения только после очного приема; список препаратов, запрещенных для назначения посредством ТМК.
В таких странах, как Тайвань, Нидерланды и Финляндия, дистанционная продажа лекарственных препаратов запрещена. В Нидерландах в соответствии с Законом о лекарственных средствах запрещено дистанционно выписывать лекарственные препараты без предварительной очной встречи с пациентом47. Кроме того, необходимо соблюдение следующих условий: наличие информации о состоянии здоровья пациента; история приема лекарственных препаратов; отсутствие необходимости физикального обследования; информирование пациента о применении назначенного препарата и его побочных эффектах48. Аналогичная ситуация наблюдается и в Финляндии, где выписка электронного рецепта разрешена только после очного приема врача c помощью национального сервиса Kanta.
В РФ при проведении ТМК лечащим врачом может осуществляться коррекция ранее назначенного пациенту лечения, в том числе формирование рецептов на лекарственные препараты в форме электронного документа, при условии установления лечащим врачом диагноза и назначения лечения по данному обращению на очном приеме49. Кроме того, с 2019 г. в РФ введена обязательная маркировка лекарственных средств в национальной системе мониторинга «Честный ЗНАК», представляющая собой нанесение двумерного уникального кода Data Matrix на каждую упаковку, благодаря которому стало возможным идентифицировать препарат и отслеживать его перемещение, начиная с момента изготовления до выбытия из оборота.
Наличие в законодательстве в сфере здравоохранения указаний о способах возмещения стоимости телемедицинских консультаций
В настоящее время в зарубежных странах наблюдаются разнообразные подходы к возмещению стоимости оказания телемедицинских услуг пациентам50 [27–33].
К странам, где стоимость ТМК возмещается полностью, относятся, например, Нидерланды, Дания, Норвегия, Польша, Великобритания, Финляндия и Сингапур. Так, Национальная служба здравоохранения Великобритании (NHS) возмещает стоимость ТМК в полном размере, поскольку данная услуга входит в национальную медицинскую страховку. В Италии возмещение стоимости телемедицинских услуг может осуществляться через национальную систему здравоохранения (Servizio Sanitario Nazionale, SSN) или частные страховые компании в зависимости от типа услуги и региональной политики. В Сингапуре существуют субсидии по программе общественной медицинской помощи и MediSave (Национальная система медицинских сбережений) для дистанционного наблюдения за состоянием здоровья пациентов с хроническими неинфекционными заболеваниями51. В Финляндии с 2016 года стоимость оказания медицинской помощи с применением ТМТ приравнивается к стоимости очной консультации.
В США возмещение стоимости телемедицинских услуг зависит от множества факторов, включая тип страховки и штат проживания пациента и врача. Так, по программе Medicare покрывается 80% стоимости телемедицинской услуги, по программе Medicaid в 27 штатах возмещается стоимость дистанционного мониторинга состояния здоровья пациентов52.
В таких странах, как Австралия, Австрия, Франция, Германия и Чехия, стоимость телемедицинских услуг возмещается только при соблюдении ряда условий. В Австрии первичные ТМК и консилиумы врачей возмещаются через систему общественного здравоохранения (Зонтичной ассоциацией организаций социального страхования) при соблюдении следующих условий: дистанционное лечение оправдано с медицинской точки зрения, разрешено действующим законодательством и столь же эффективно, что и очные консультации специалиста. В Австралии с 2022 года ТМК в сфере общей врачебной практики, психологии, гериатрии, психиатрии, педиатрии и акушерстве покрываются страховой программой Medicare при условии предварительного очного приема за 12 месяцев до проведения ТМК53. Во Франции с 2018 года стоимость ТМК возмещается через Французскую национальную службу здравоохранения (Assurance Maladie) на тех же условиях, что и очные приемы54. При этом необходимо, чтобы ТМК являлась частью скоординированного плана лечения, а пациент очно посетил врача за предыдущие 12 месяцев. Кроме того, возмещается стоимость ТМК, проведенных по поводу редких заболеваний, пациентам, проживающим в районах с низкой плотностью населения и домах престарелых [34]. В Германии стоимость ТМК возмещается всем застрахованным пациентам через систему общественного здравоохранения (Gesetzliche Krankenversicherung, GKV) на следующих условиях: стоимость часа ТМК возмещается по фиксированной ставке; единовременная выплата плюс доплаты выплачиваются врачам в полном объеме, если в течение того же квартала устанавливается очный контакт с пациентом, в противном случае соответствующие доплаты будут снижены; за проведение ТМК врачи получают доплату по фиксированной ставке. В Чехии возмещение стоимости ТМК происходит, если пациент ранее очно посетил врача; услуга предоставлялась один раз в день, максимум два раза в месяц (на каждую консультацию отводится максимум 15 минут); врач физически присутствовал в МО.
Согласно постановлению Правительства РФ от 28.12.2023 № 2353 «О Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2024 год и на плановый период 2025 и 2026 годов» оплата медицинской помощи с применением ТМТ может осуществляется:
- в рамках подушевого норматива финансирования в амбулаторных условиях для медицинских организаций с прикрепленным населением (кроме «медицинской реабилитации» на дому);
- в рамках стоимости законченного случая лечения, рассчитанного на основе клинико-статистических групп при оказании специализированной медицинской помощи в стационарных условиях и в условиях дневного стационара;
- по отдельным тарифам для взаиморасчетов между медицинскими организациями и оплаты услуг референс-центров.
Сравнительный анализ моделей организации оказания медицинской помощи с применением ТМТ в Российской Федерации и зарубежных странах
В связи со схожими климатогеографическими параметрами для сравнительного анализа моделей организации оказания медицинской помощи с применением ТМТ в РФ и зарубежных странах приведен пример Финляндии.
В целом организация оказания медицинской помощи с применением ТМТ в Финляндии и РФ имеет схожие черты. Так, после определения показаний к ТМК врач, используя одну из специально разработанных платформ, проводит прием в дистанционном формате, предварительно информируя пациента о преимуществах и недостатках ТМТ, а также получив от него устное или письменное информированное согласие. Постановка диагноза возможна для случаев, в которых не требуется проведения пальпации и аускультации в соответствии с действующими клиническими рекомендациями.
Схематичная модель организации оказания первичной медико-санитарной помощи с применением ТМТ в Финляндии и РФ представлена на рис. 1 и рис. 2.
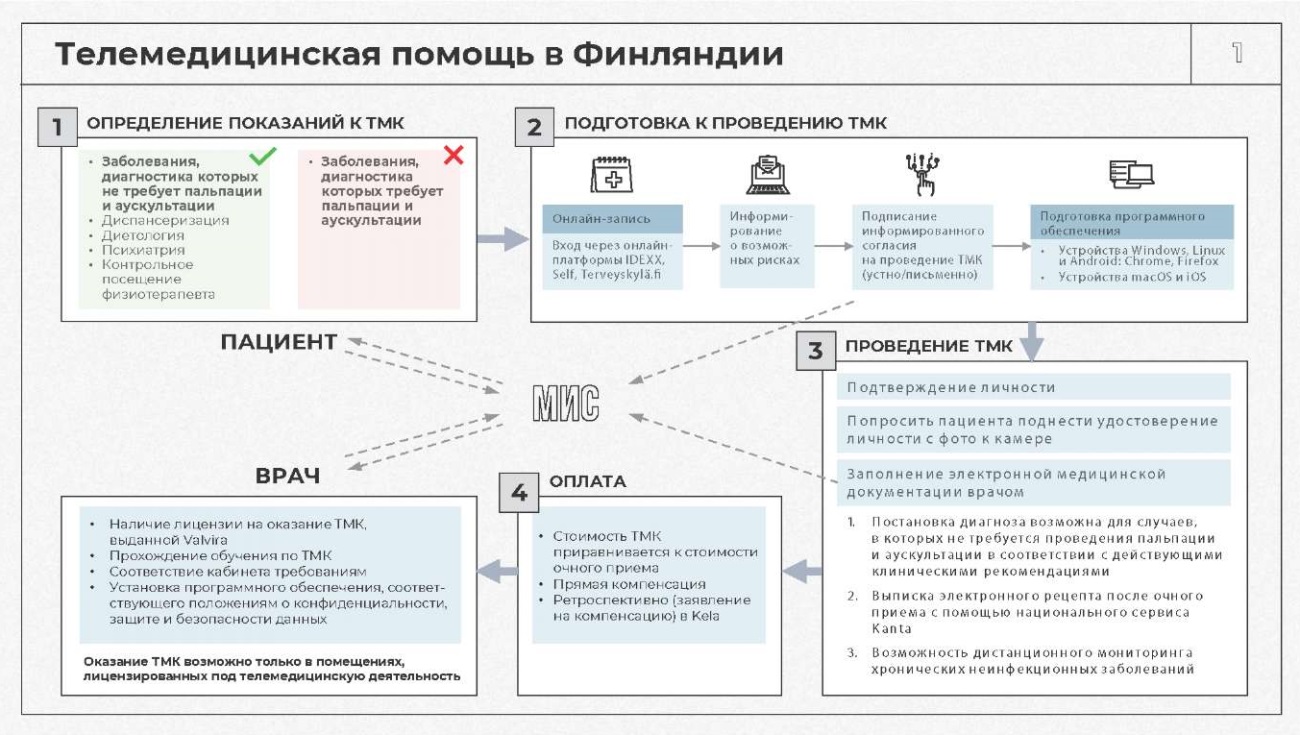
Рис. 1. Модель организации оказания медицинской помощи с применением телемедицинских технологий в Финляндии
Примечание: ТМК – телемедицинская консультация; МИС – медицинская информационная система.
Fig. 1. The model of organization of medical care with the use of telemedicine technologies in Finland

Рис. 2. Модель организации оказания первичной медико-санитарной помощи с применением телемедицинских технологий в Российской Федерации
Примечание: ТМК – телемедицинская консультация; ЕПГУ – единый портал государственных и муниципальных услуг; РПГУ – региональный портал государственных и муниципальных услуг.
Fig. 2. The model of organization of primary health care with the use of telemedicine technologies in the Russian Federation
В РФ в соответствии с приказом Минздрава России от 30.11.2017 г. № 965н «Об утверждении порядка организации и оказания медицинской помощи с применением телемедицинских технологий» целью ТМК может быть:
- при условии установления лечащим врачом диагноза и назначения лечения по данному обращению на очном приеме (осмотре, консультации): коррекция ранее назначенного пациенту лечения, в том числе формирование рецептов на лекарственные препараты в форме электронного документа, назначение необходимых дополнительных обследований, выдача справки (медицинского заключения) в форме электронного документа.
- в случае обращения пациента без предварительного установления диагноза и назначения лечения на очном приеме (осмотре, консультации): выдача рекомендаций пациенту или его законному представителю о необходимости проведения предварительных обследований в случае принятия решения о необходимости проведения очного приема (осмотра, консультации).
Таким образом, при сравнении двух моделей организации оказания медицинской помощи с применением ТМТ выявлено, что в Финляндии существует меньше требований к идентификации и аутентификации врача и пациента по сравнению с РФ, где создана оптимальная и безопасная единая система идентификации и аутентификации (ЕСИА). Кроме того, в данной системе осуществляется оформление согласия на обработку персональных данных в форме электронного документа, оформление информированного добровольного согласия на медицинское вмешательство пациента или его законного представителя, в том числе в форме электронного документа с использованием усиленной квалифицированной электронной подписи или простой электронной подписи.
Еще одним отличием является то, что в Финляндии отсутствуют четкие требования к заболеваниям, диагностика которых требует или не требует пальпации и аускультации. В РФ же обеспечен высокий уровень безопасности ТМК, которые предусмотрены только в случае наличия ранее установленного диагноза при очном приеме лечащего врача.
ЗАКЛЮЧЕНИЕ
По результатам обзора можно выделить ключевые организационно-правовые аспекты оказания медицинской помощи с применением ТМТ в зарубежных странах:
- отсутствие нормативного правового регулирования применения ТМТ при оказании медицинской помощи в большинстве зарубежных стран;
- возможность установления диагноза в рамках ТМК только после предварительного очного приема врача;
- проведение ТМК только лицензированными медицинскими работниками и медицинскими организациями;
- возможность проведения ТМК через общедоступные информационные платформы и специально разработанные государственные платформы;
- обязательное информирование пациента о преимуществах и недостатках ТМТ перед проведением консультации, а также получение информированного согласия в устной или письменной форме;
- обязательное соблюдение стандартов и рекомендаций в ходе проведения ТМК, применяемых и при очном приеме пациента.
Кроме того, можно выделить четыре подхода к оплате ТМК в различных странах:
- полное возмещение пациенту стоимости ТМК государством;
- частичное возмещение стоимости ТМК государством;
- возмещение стоимости ТМК государством при соблюдении определенных условий;
- отсутствие возможности возмещения стоимости ТМК государством.
Проведенный нами анализ свидетельствует о широком применении ТМТ в зарубежных странах. При этом наблюдается отсутствие четко установленных как организационных, так и правовых критериев оказания медицинской помощи с применением ТМТ, что обусловливает необходимость дальнейшего изучения международного опыта и выделения лучших практик, которые могут быть масштабированы на территории Российской Федерации.
В РФ иной путь, который предусматривает реализацию пилотных моделей, в том числе ЭПР, в рамках которых проверяются безопасность и возможные риски для пациентов, готовность инфраструктуры для реализации ТМТ, а также оценивается финансовая модель оказания медицинской помощи с применением ТМТ. По окончании ЭПР принимается решение о реализации ТМТ в масштабах всей страны, что позволяет обеспечить доступную, качественную и прежде всего безопасную медицинскую помощь.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов. М.А. Мурашко, главный редактор, и О.С. Кобякова, член редакционной коллегии, не принимали участия в редакционном рассмотрении и принятии решений по данной статье.
Conflict of interests. The authors declare that there is no conflict of interests. Mikhail A. Murashko is an Editor-in-chief, and Olga S. Kobyakova is an editorial board member: both had no role in the editorial review and decision making for this article.
Финансирование. Исследование не имело спонсорской поддержки (собственные ресурсы).
Financial support. The study was not sponsored (own resources).
ВКЛАД АВТОРОВ
М.А. Мурашко, А.И. Панин, И.А. Деев – редактирование статьи.
В.П. Чигрина – разработка концепции и дизайна исследования, сбор и обработка материала, написание текста рукописи.
Д.С. Тюфилин, О.В. Ходакова, О.С. Кобякова – разработка концепции и дизайна исследования, редактирование статьи.
Все авторы утвердили окончательную версию статьи.
AUTHOR CONTRIBUTIONS
Mikhail A. Murashko, Artyom I. Panin, Ivan A. Deev – editing the article.
Valeriya P. Chigrina – concept and design of the study, сollection and processing of material writing the text.
Denis S. Tyufilin, Olga V. Khodakova, Olga S. Kobyakova – concept and design of the study, editing the article.
All the authors approved the final version of the article.
1. World Health Organization. Global Strategy on Digital Health 2020–2025. 2021. URL: https://apps.who.int/iris/bitstream/handle/10665/344249/9789240020924-eng.pdf (дата обращения: 18.08.2024).
2. Распоряжение Правительства Российской Федерации от 17 апреля 2024 г. № 959-р «Об утверждении стратегического направления в области цифровой трансформации здравоохранения». URL: https://www.garant.ru/products/ipo/prime/doc/408813257/ (дата обращения: 18.08.2024).
3. Приказ Росстата от 29.11.2024 № 594 «Об утверждении формы федерального статистического наблюдения № 30 “Сведения о медицинской организации” и указаний по ее заполнению». URL: https://www.consultant.ru/document/cons_doc_LAW_492283/ (дата обращения: 18.08.2024).
4. Приказ Росстата от 29.11.2024 № 594 «Об утверждении формы федерального статистического наблюдения № 30 “Сведения о медицинской организации” и указаний по ее заполнению». URL: https://www.consultant.ru/document/cons_doc_LAW_492283/ (дата обращения: 18.08.2024).
5. Saigí-Rubió F., Torrent-Sellens J., Robles N., et al. Estudio sobre telemedicina internacional en América Latina: mo-tivaciones, usos, resultados, estrategias y políticas. Inter-American Development Bank, 2021. URL: https://docs.bvsalud.org/biblioref/2021/11/1348118/estudio-sobre-telemedicina-internacional-en-america-latina-mot_bE0a8pg.pdf (дата обращения: 18.08.2024).
6. Guidelines on the Implementation of Telemedicine in the Delivery of Individual-Based Health Services. 2023. URL: https://philippinecollegeofradiology.org.ph/register/ (дата обращения: 18.08.2024).
7. Momentum. Telemedicine in Spain. 2012. URL: http://www.telemedicine-momentum.eu/spain/ (дата обращения: 18.08.2024).
8. National Institute for Health and Care Excellence (NICE). NICE Guideline (NG183). Behaviour Change: Digital and Mobile Health Interventions. 2020. URL: https://www.nice.org.uk/guidance/ng183 (дата обращения: 18.08.2024).
9. Sochack C. The regulation of telehealth in the UAE during COVID-19. 2020. URL: https://www.tamimi.com/law-update-articles/the-regulation-of-telehealth-in-the-uae-during-covid-19/ (дата обращения: 11.08.2024).
The United Arab Emirates Government Portal Telemedicine in UAE. URL: https://u.ae/en/information-and-services/health-and-fitness/telemedicine (дата обращения: 18.08.2024).
Department of Health Remote healthcare platform. URL: https://doh.gov.ae/covid-19/Remote-Healthcare-Platform (дата обращения: 18.08.2024).
10. Kouri P., Reponen J., Ahonen O., et al. Telemedicine and eHealth in Finland: On the Way to Digitalization – from Individual TeleHealth Applications to Connected Health. A Century of Telemedicine: Curatio Sine Distantia et Tempora. A World-Wide Overview – Part II. Sofia: International Society for Telemedicine & eHealth. 2018. URL: https://urn.fi/URN:NBN:fi:amk-201904185570 (дата обращения: 18.08.2024).
11. Zitiervorschlag: Laschkolnig A. Telemedizin in Österreich. Ergebnisbericht. Gesundheit Österreich, Wien. 2021. URL: https://www.sozialministerium.at/dam/jcr:2a1d797f-c234-4760-85ad-042956ada6cb/Telemedizin_Landschaft_Bericht_final.pdf (дата обращения: 18.08.2024).
12. Décret n° 2010-1229 du 19 octobre 2010 relatif à la télémédecine. URL: https://www.legifrance.gouv.fr/eli/decret/2010/10/19/2010-1229/jo/texte (дата обращения: 18.08.2024).
13. Progress, Policies and Prospects for Internet Telemedicine in China. 2023. URL: https://www.hsph.harvard.edu/takemi/wp-content/uploads/sites/114/2023/10/TakemiSymposium_Cheng.pdf (дата обращения: 18.08.2024).
14. Ministry of Health Singapore. Licensing Experimentation and Adaptation Programme (LEAP) – A MOH Regula-tory Sandbox. 2019. URL: https://www.moh.gov.sg/home/our-healthcare-system/licensing-experimentation-and-adaptation-programme-(leap)---a-moh-regulatory-sandbox (дата обраще¬ния: 18.08.2024).
Health Service Authority. Regulatory Guidelines for Telehealth Products. 2019. URL: https://www.hsa.gov.sg/docs/default-source/hprg-mdb/regulatory-guidelines-for-telehealth-products-rev-2-1.pdf (дата обращения: 18.08.2024).
15. Ministry of Health and Family Welfare of India Telemedicine Practice Guidelines. Enabling Registered Medical Practitioners to Provide Healthcare Using Telemedicine. 2020. URL: https://esanjeevani.mohfw.gov.in/assets/guidelines/Telemedicine_Practice_Guidelines.pdf (дата обращения: 18.08.2024).
16. Telemedicine Society of India. Tele-Health-Newsletter March 2023. URL: https://tsitn.org/tele-health-newsletter-march-2023 (дата обращения: 18.08.2024).
17. Medical Board of Australia. Guidelines: Telehealth consultations with patients. 2023. URL: https://mcusercontent.com/85bebab752925e6b0cc5d67a9/files/e5ccb171-26ea-23bc-4e95-7c8404bb8dfe/Guidelines_Telehealth_consultations_with_patients_effective_1_September_2023.pdf (дата обращения: 18.08.2024).
18. Telemedicine Dispensing Procedure. National Health Regulatory Authority (NHRA). Kingdom of Bahrain. 2020. URL: https://www.nhra.bh/MediaHandler/ImageHandler/documents/Announcements/General%20038_NHRA_PPR_Telemedicine%20Dispensing%20Procedure%20v1.0_20200510.pdf (дата обращения: 18.08.2024).
19. Ares T.P. Telemedicine in Spain today: regulatory and ethical challenges. International Bar Association. 2021. URL: https://www.ibanet.org/telemedicine-challenges-in-Spain (дата обращения: 18.08.2024).
20. Федеральный закон от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (с изменениями и дополнениями). URL: https://base.garant.ru/12191967/ (дата обращения: 18.08.2024).
Приказ Министерства здравоохранения РФ от 30 ноября 2017 № 965н «Об утверждении порядка организации и оказания медицинской помощи с применением телемедицинских технологий». URL: https://www.garant.ru/products/ipo/prime/doc/71751294/ (дата обращения: 18.08.2024).
21. Постановление Правительства РФ от 18 июля 2023 № 1164 «Об установлении экспериментального правового режима в сфере цифровых инноваций и утверждении Программы экспериментального правового режима в сфере цифровых инноваций по направлению медицинской деятельности, в том числе с применением телемедицинских технологий и технологий сбора и обработки сведений о состоянии здоровья и диагнозах граждан». URL: https://base.garant.ru/407415358/ (дата обращения: 18.08.2024).
22. Jana O.V. Telemedizin: Besondere Herausforderung für den Datenschutz. 2024. URL: https://www.datenschutz.org/telemedizin/#gesetzliche-grundlage-der-telemedizin-in-deutschland (дата обращения: 18.08.2024).
23. Circular on telemedicine ministry of health of socialist republic of Vietnam No. 49/2017/TT-BYT, Hanoi, December 28, 2017. URL: https://lawnet.vn/en/vb/Circular-49-2017-TT-BYT-on-telemedicine-5B567.html (дата обращения: 19.08.2024).
24. Hong Kong Medical Council. Newsletter 26. The Medical Council of Hong Kong. Ethical Guidelines on Practice of Telemedicine. 2019. URL: https://www.mchk.org.hk/files/PDF_File_Ethical_Guidelines_on_Telemedicine.pdf (дата обращения: 19.08.2024).
25. Medscape. Telemedicine: can it help your practice? Making video visits successful for you and your patients. URL: https://www.medscape.com/courses/business/100021 (дата обращения: 19.08.2024).
26. The Rise of Telemedicine in Indonesia, 2020. URL: https://www.dentons.com/en/insights/articles/2020/july/20/the-rise-of-telemedicine-in-indonesia (дата обращения: 19.08.2024).
Health-tech in Indonesia. 2020. URL: https://www.hbtlaw.com/sites/default/files/field/pdf/download/Health-tech%20Developments%20in%20Indonesia%20%28June%202020%29%20-%20Hiswara%20Bunjamin%20%26%20Tandjung_0.pdf (дата обращения: 19.08.2024).
Indonesian Medical Council (Konsil Kedokteran Indonesia) (“KKI”) Regulation No. 74 of 2020 on Clinical Author-ities and Medical Treatment through Telemedicine during the COVID-19 Pandemic in Indonesia. URL: https://peraturan.go.id/files2/peraturan-kki-no-74-tahun-2020_terjemah.pdf (дата обращения: 19.08.2024).
27. Приказ Министерства здравоохранения РФ от 30 ноября 2017 № 965н «Об утверждении порядка организации и оказания медицинской помощи с применением телемедицинских технологий». URL: https://www.garant.ru/products/ipo/prime/doc/71751294/ (дата обращения: 18.08.2024).
28. Speechlys C.R. Dispute Resolution in United Arab Emirates. Lexology. 2018. URL: https://www.lexology.com/library/detail.aspx?g=52833a99-fffc-42b0-8056-ebba47a18e2b (дата обращения: 19.08.2024).
29. Zu'bi & Partners. Regulating Telemedicine in Bahrain. 2024. URL: https://zubipartners.com/2024/01/11/regulating-telemedicine-in-bahrain/ (дата обращения: 19.08.2024).
30. National Institute for Health and Care Excellence (NICE). Behaviour Change: Digital and Mobile Health Interven-tions. NICE Guideline NG183. 2020. URL: https://www.nice.org.uk/guidance/ng183 (дата обращения: 19.08.2024).
31. Herzien: KNMG-richtlijn Omgaan met medische gegevens. KNMG, 2024. URL: https://www.knmg.nl/actueel/nieuws/nieuwsbericht/herzien-knmg-richtlijn-omgaan-met-medische-gegevens-5#:~:text=De%20KNMG%2Drichtlijn%20Omgaan%20met%20medische%20gegevens%20biedt%20handvatten%20voor,op%20de%20hoogte%20moet%20zijn (дата обращения: 19.08.2024).
32. Discovering the world of Telemedicine. An International Overview of the Regulatory Legislation. 2023. URL: https://www.twobirds.com/-/media/pdfs/news/articles/2022/itrltbbv6.pdf (дата обращения: 19.08.2024).
33. Федеральный закон от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (с изменениями и дополнениями). URL: https://base.garant.ru/12191967/ (дата обращения: 18.08.2024).
34. Medical Board of Australia. Good medical practice: a code of conduct for doctors in Australia. 2014. URL: https://www.wslhd.health.nsw.gov.au/ArticleDocuments/1588/Medical-Board---Code-of-conduct.PDF.aspx (дата обращения: 19.08.2024).
35. Personal Information Protection Law of the People’s Republic of China. 2021. URL: https://personalinformationprotectionlaw.com/ (дата обращения: 19.08.2024).
36. The Medical Council of Hong Kong. Ethical Guidelines on Practice of Telemedicine. 2019. URL: https://www.mchk.org.hk/files/PDF_File_Ethical_Guidelines_on_Telemedicine.pdf (дата обращения: 19.08.2024).
37. Review of Telemedicine Services in Finland. 15th Nordic-Baltic Conference on Biomedical Engineering and Medical Physics (NBC 2011). Berlin, Heidelberg: Springer Berlin Heidelberg. 2011. URL: https://link.springer.com/chapter/10.1007/978-3-642-21683-1_1 (дата обращения: 19.08.2024).
38. Mobile App: Sehati. URL: https://services.bahrain.bh/wps/portal/en/BSP/GSX-UI-AllApps/GSX-UI-AppDetails?appID=16 (дата обращения: 19.08.2024).
39. The United Arab Emirates Government Portal Telemedicine in UAE. 2024. URL: https://u.ae/en/information-and-services/health-and-fitness/telemedicine (дата обращения: 19.08.2024).
40. The current state of telemedicine in France. 2023. URL: https://www.synapse-medicine.com/blog/blogpost/current-state-telemedicine-france-2020 (дата обращения: 19.08.2024).
41. Department of Health Remote healthcare platform. 2023. URL: https://doh.gov.ae/covid-19/Remote-Healthcare-Platform (дата обращения: 19.08.2024).
Speechlys C.R. Dispute Resolution in United Arab Emirates. 2018. URL: https://www.lexology.com/library/detail.aspx?g=52833a99-fffc-42b0-8056-ebba47a18e2b (дата обращения: 19.08.2024).
42. DLA Piper. Telehealth Regulation. 2023. URL: https://www.dlapiperintelligence.com/telehealth/countries/index.html?c=FR&t=02-regulation-of-telehealth (дата обращения: 20.08.2024).
43. Federal register. Temporary Extension of COVID-19 Telemedicine Flexibilities for Prescription of Controlled Medications. 2023. URL: https://www.federalregister.gov/documents/2023/05/10/2023-09936/temporary-extension-of-covid-19-telemedicine-flexibilities-for-prescription-of-controlled (дата обращения: 20.08.2024).
44. Pharmacy Board of Australia. Guidelines for Dispensing of Medicines. 2015. URL: https://www.psa.org.au/wp-content/uploads/2019/06/5574-PSA-Dispensing-Practice-guidelines_FINAL.pdf (дата обращения: 20.08.2024).
45. Pharmacy Board of Australia. Registration. 2017. URL: https://www.directory.gov.au/portfolios/health-and-aged-care/pharmacy-board-australia (дата обращения: 20.08.2024).
46. National Health Regulatory Authority (NHRA): Telemedicine Dispensing Procedure. 2020. URL: https://www.nhra.bh/Departments/PPR/PharmaceuticalFacilities/GuidelinesProcedures/MediaHandler/GenericHandler/documents/departments/PPR/Pharmaceutical%20Facilities/PPR_Procedure_Telemedicine%20Dispensing%20Procedure_V1.1_20200723.pdf (дата обращения: 20.08.2024).
47. Kamerstukken II 2005/06, 29359, nr. 81. 2006. URL: https://zoek.officielebekendmakingen.nl/kst-29359-81.html (дата обращения: 20.08.2024).
48. Discovering the world of Telemedicine: An International Overview of the Regulatory Legislation. 2023. URL: https://www.twobirds.com/-/media/pdfs/news/articles/2022/itrltbbv6.pdf (дата обращения: 20.08.2024).
49. Приказ Министерства здравоохранения РФ от 30 ноября 2017 № 965н «Об утверждении порядка организации и оказания медицинской помощи с применением телемедицинских технологий». URL: https://www.garant.ru/products/ipo/prime/doc/71751294/ (дата обращения: 18.08.2024).
50. Telehealth.HHS.gov. Billing for telehealth. 2024. URL: https://telehealth.hhs.gov/providers/billing-and-reimbursement (дата обращения: 20.08.2024).
Jones K. Telemedicine reimbursement. A guide to getting paid. 2016. URL: https://www.healthcareitnews.com/news/telemedicine-reimbursement-guide-getting-paid (дата обращения: 20.08.2024).
51. Ministry of health. Singapore. Time-limited Extension of CHAS Subsidy and Use of MediSave for Follow up of Chronic Conditions through Video Consultations in view of COVID-19. 2020. URL: https://www.moh.gov.sg/covid-19/vc (дата обращения: 20.08.2024).
52. Federal register. Medicare and Medicaid Programs; CY 2023 Payment Policies Under the Physician Fee Schedule and Other Changes to Part B Payment and Coverage Policies; Medicare Shared Savings Program Requirements; Implementing Requirements for Manufacturers of Certain Single-dose Container or Single-use Package Drugs To Provide Refunds With Respect to Discarded Amounts; and COVID-19 Interim Final Rules. 2022. URL: https://www.federalregister.gov/documents/2022/11/18/2022-23873/medicareand-medicaid-programs-cy-2023-payment-policies-under-the-physician-fee-schedule-and-other#p-555 (дата обращения: 20.08.2024).
53. Department of Health and Aged Care. MBS Online. Medicare Benefits Schedule. 2021. URL: https://mbsonline.gov.au/internet/mbsonline/publishing.nsf/Content/news-210701 (дата обращения: 20.08.2024).
54. The French social security finance bill (plfss) and medicines. 2022. URL: https://www.leem.org/sites/default/files/2022-10/Kit-PLFSS-VersionAnglaise.pdf (дата обращения: 20.08.2024).
Список литературы
1. Basco A., Beliz G., Coatz D., Garnero P. Industria 4.0: fabricando el futuro. Monografía del BID 647. 2018. http://dx.doi.org/10.18235/0001229
2. Fatehi F., Samadbeik M., Kazemi A. What is digital health? Review of definitions. Stud. Health Technol. Inform. 2020; 275: 67–71. https://doi.org/10.3233/SHTI200696
3. Li H., Zhang T., Chi H., et al. Mobile health in China: Current status and future development. Asian J. Psychiatry. 2014; 10: 101–104. https://doi.org/10.1016/j.ajp.2014.06.003
4. Bhatia A., Matthan R., Khanna T., Balsari S. Regulatory sandboxes: a cure for mHealth pilotitis? J Med Internet Res. 2020; 22(9): e21276. https://doi.org/10.2196/21276
5. Pappas Y., Vseteckova J., Mastellos N., et al. Diagnosis and decision-making in telemedicine. J Patient Exp. 2019; 6(4): 296–304. https://doi.org/10.1177/2374373518803617
6. Hartasanchez S.A., Heen A.F., Kunneman M., et al. Remote shared decision making through telemedicine: a systematic review of the literature. Patient Educ Couns. 2022; 105(2): 356–365. https://doi.org/10.1016/j.pec.2021.06.012
7. Uscher-Pines L., Parks A.M., Sousa J., et al. Appropriateness of telemedicine versus inperson care: a qualitative exploration of psychiatrists’ decision making. Psychiatr Serv. 2022; 73(8): 849–855. https://doi.org/10.1176/appi.ps.202100519
8. Borghini A., Mantoan D., Paone S., et al. The Italian investment in telemedicine: a breakthrough model of care in primary care. Eur. J. Public Health. 2022; 32(3): 420. https://doi.org/10.1093/eurpub/ckac129.420
9. Wang Z., Xu R., Liu Y., Li Y. Licensing policy and platform models of telemedicine: a multi-case study from China. Front Public Health. 2023; 11: 1108621. https://doi.org/10.3389/fpubh.2023.1108621
10. Shachar C., Gupta A., Katznelson G. Modernizing medical licensure to facilitate telemedicine delivery after the COVID-19 pandemic. JAMA Health Forum. 2021; 2(5): e210405. https://doi.org/10.1001/jamahealthforum.2021.0405
11. Fields B.G. Regulatory, Legal, and Ethical Considerations of telemedicine. Sleep Med Clin. 2020; 15(3): 409–416. https://doi.org/10.1016/j.jsmc.2020.06.004
12. Koumpias A.M., Fleming O., Lin L.A. Association of licensure and relationship requirement waivers with out-of-state tele-mental health care, 2019–2021. Health Aff Sch. 2024; 2(4): qxae026. https://doi.org/10.1093/haschl/qxae026
13. Raghu G., Mehrotra A. Licensure laws and other barriers to telemedicine and telehealth: an urgent need for reform. Lancet Respir Med. 2023; 11(1): 11–13. https://doi.org/10.1016/S2213-2600(22)00482-9
14. Faget K.Y. Telehealth practice standards with emphasis on the United States: what telerehabilitation providers need to know. Telerehabilitation. 2022; 405–415. https://doi.org/10.1016/B978-0-323-82486-6.00028-9
15. Greenhalgh T., Procter R., Wherton J., et al. What is quality in assisted living technology? The ARCHIE framework for effective telehealth and telecare services. BMC Med. 2015; 13: 91. https://doi.org/10.1186/s12916-015-0279-6
16. Vergouw J.W., Smits-Pelser H., Kars M.C. Barriers and facilitators of older adults towards eHealth in general practice: a qualitative study. Prim Health Care Res Dev. 2020; 21: e54. https://doi.org/10.1017/S1463423620000547
17. Goins R.T., Williams K.A., Carter M.W., et al. Perceived barriers to health care access among rural older adults: a qualitative study. J Rural Health. 2005; 21(3): 206–213. https://doi.org/10.1111/j.1748-0361.2005.tb00084.x
18. Lin J.C., Humphries M.D., Shutze W.P., et al. Telemedicine platforms and their use in the coronavirus disease-19 era to deliver comprehensive vascular care. J Vasc Surg. 2021; 73(2): 392–398. https://doi.org/10.1016/j.jvs.2020.06.051
19. Waller M., Stotler C. Telemedicine: a Primer. Curr Allergy Asthma Rep. 2018; 18(10): 54. https://doi.org/10.1007/s11882-018-0808-4
20. Zhao F., Li M., Tsien J.Z. Technology platforms for remote monitoring of vital signs in the new era of telemedicine. Expert Rev Med Devices. 2015; 12(4): 411–429. https://doi.org/10.1586/17434440.2015.1050957
21. Kouri P., Reponen, J., Ahonen O., et al. Telemedicine and eHealth in Finland: On the Way to Digitalization – from Individual TeleHealth Applications to Connected Health. In Malina Jordanova, Frank Lievens, Anton Vladzymyrskyy (Eds.) A Century of Telemedicine: Curatio Sine Distantia et Tempora A World Wide Overview – Part II. Sofia: International Society for Telemedicine & eHealth. 2018; 29–63. https://www.theseus.fi/handle/10024/166525
22. Haddad P.J. Electronic prescriptions for controlled substances. Mich Med. 2017; 116(2): 10–11. PMID: 25924269
23. Graf A., Fehring L., Henningsen M., Zinner M. Going digital in Germany: An exploration of physicians’ attitudes towards the introduction of electronic prescriptions – A mixed methods approach. Int J Med Inform. 2023; 174: 105063. https://doi.org/10.1016/j.ijmedinf.2023.105063
24. Bulut S., Yıldız A., Kaya S. Evaluation of transition to electronic prescriptions in Turkey: perspective of family physicians. Int J Health Policy Manag. 2019; 8(1): 40–48. https://doi.org/10.15171/ijhpm.2018.89
25. Van Laere S., Cornu P., Dreesen E., et al. Electronic prescriptions: why community pharmacists still treat them as paper-based? Stud Health Technol Inform. 2019; 258: 53–54. PMID: 30942713
26. Oravainen T., Airaksinen M., Hannula K., Kvarnstrom K. How Physicians Renew Electronic Prescriptions in Primary Care: Therapeutic Decision or Technical Task? Int J Environ Res Public Health. 2021; 18(20): 10937. https://doi.org/10.3390/ijerph182010937
27. Haux R., Koch S., Lovell N.H. Health-enabling and ambient assistive technologies: past, present, future. Yearb Med Inform. 2016; 25(S01): S76–S91. https://doi.org/10.15265/IYS-2016-s008
28. Salmanizadeh F., Ameri A., Bahaadinbeigy K. Methods of reimbursement for telemedicine services: a scoping review. Med J Islam Repub Iran. 2022; 36(1): 481–490. https://doi.org/10.47176/mjiri.36.68
29. Scott Kruse C., Karem P., Brooks M. Evaluating barriers to adopting telemedicine worldwide: A systematic review. J Telemedicine and Telecare. 2018; 24(1): 4–12. https://doi.org/10.1177/1357633X16674087
30. Raes S., Trybou J., Annemans L. How to pay for telemedicine: a comparison of ten health systems. Health Syst Reform. 2022; 8(1): 2116088. https://doi.org/10.1080/23288604.2022.2116088
31. Abbasi-Feinberg F. Telemedicine coding and reimbursement – current and future trends. Sleep Med Clin. 2020; 15(3): 417–429. https://doi.org/10.1016/j.jsmc.2020.06.002
32. Rudin R.S., Auerbach D., Zaydman M., et al. Paying for telemedicine. Am J Manag Care. 2014; 20(12): 983–985. PMID: 25526386
33. Rossano A., Crijns T., Ring D., Reichenberg J. Clinician preferences for current and planned future use of telemedicine. Telemed J E Health. 2022; 28(9): 1293–1299. https://doi.org/10.1089/tmj.2021.0486
34. Yaghobian S., Ohannessian R., Moulin T. France extends its tele-expertise funding model nationally after COVID-19. J Telemed Telecare. 2022; 28(3): 233–235. https://doi.org/10.1177/1357633X211067067
Об авторах
М. А. МурашкоРоссия
Мурашко Михаил Альбертович – д-р мед. наук, профессор, Министр здравоохранения Российской Федерации
Рахмановский пер, д. 3, г. Москва, 127994
А. И. Панин
Россия
Панин Артем Игоревич – помощник Министра здравоохранения Российской Федерации
Рахмановский пер, д. 3, г. Москва, 127994
В. П. Чигрина
Россия
Чигрина Валерия Петровна – ведущий специалист управления стратегического развития здравоохранения
ул. Добролюбова, д. 11, г. Москва, 127254
Д. С. Тюфилин
Россия
Тюфилин Денис Сергеевич – начальник управления стратегического развития здравоохранения
ул. Добролюбова, д. 11, г. Москва, 127254
О. В. Ходакова
Россия
Ходакова Ольга Владимировна – д-р мед. наук, начальник отдела научных основ организации здравоохранения
ул. Добролюбова, д. 11, г. Москва, 127254
И. А. Деев
Россия
Деев Иван Анатольевич – д-р мед. наук, профессор, директор Департамента мониторинга, анализа и стратегического развития здравоохранения
Рахмановский пер, д. 3, г. Москва, 127994
О. С. Кобякова
Россия
Кобякова Ольга Сергеевна – д-р мед. наук, профессор, директор
ул. Добролюбова, д. 11, г. Москва, 127254
Рецензия
Для цитирования:
Мурашко М.А., Панин А.И., Чигрина В.П., Тюфилин Д.С., Ходакова О.В., Деев И.А., Кобякова О.С. Организационно-правовые аспекты оказания медицинской помощи с применением телемедицинских технологий в Российской Федерации и зарубежных странах. Национальное здравоохранение. 2024;5(4):5-19. https://doi.org/10.47093/2713-069X.2024.5.4.5-19
For citation:
Murashko M.A., Panin A.I., Chigrina V.P., Tyufilin D.S., Khodakova O.V., Deev I.A., Kobyakova O.S. Organizational and legal aspects of providing medical care using telemedicine technologies in Russian Federation and foreign countries. National Health Care (Russia). 2024;5(4):5-19. (In Russ.) https://doi.org/10.47093/2713-069X.2024.5.4.5-19























