Перейти к:
Полный цикл медицинской реабилитации пациентов после травматолого-ортопедических операций на примере профильного федерального центра
https://doi.org/10.47093/2713-069X.2023.4.4.23-36
Аннотация
Заболевания костно-суставной системы – одна из ведущих причин инвалидизации населения России. В случае неэффективного консервативного лечения пациентов с артрозами и артритами проводится хирургическое лечение. Важной проблемой остается полноценная реабилитация после перенесенных хирургических вмешательств. Цель исследования: представить модель полного цикла трехэтапной медицинской реабилитации после травматолого-ортопедических операций в условиях профильного федерального центра с оценкой ее результативности. Материалы и методы. Описанная модель включает подходы, методы и средства медицинской реабилитации, этапы и порядок маршрутизации пациентов после травматолого-ортопедических операций на примере лечения пациентов с гонартрозом после эндопротезирования коленного сустава. Регистрировались клинико-функциональные показатели у пациентов в процессе реабилитации с применением клинических, инструментальных методов, опросников, шкал, на основе градаций Международной классификации функционирования, ограничений жизнедеятельности и здоровья, с позиций логистической эффективности. Результаты. Полный цикл трехэтапной медицинской реабилитации пациентов позволил достичь высоких показателей восстановления функций конечностей и качества жизни, обеспечив доступность реабилитационной помощи на индивидуальном уровне. Заключение. Модель полного цикла медицинской реабилитации в условиях одной медицинской организации позволяет комплексно реализовать методы и средства реабилитации, максимально использовать ресурсы при оказании эффективной реабилитационной помощи пациентам травматолого-ортопедического профиля
Ключевые слова
Для цитирования:
Николаев Н.С., Преображенская Е.В., Петрова Р.В., Андреева В.Э. Полный цикл медицинской реабилитации пациентов после травматолого-ортопедических операций на примере профильного федерального центра. Национальное здравоохранение. 2023;4(4):23-36. https://doi.org/10.47093/2713-069X.2023.4.4.23-36
For citation:
Nikolaev N.S., Preobrazhenskaya E.V., Petrova R.V., Andreeva V.E. Full cycle of medical rehabilitation of patients after traumatological and orthopedic operations using the example of a specialized federal center. National Health Care (Russia). 2023;4(4):23-36. (In Russ.) https://doi.org/10.47093/2713-069X.2023.4.4.23-36
ВВЕДЕНИЕ
Заболевания костно-суставной системы являются одной из ведущих причин инвалидизации населения Российской Федерации. Ежегодное сокращение численности населения, увеличение доли жителей старше трудоспособного возраста, снижение уровня двигательной активности привели к росту накопленной заболеваемости. В 2020 г. данные опроса граждан старше 15 лет об оценке состояния своего здоровья показали, что в возрастной группе 60–69 лет определили уровень своего здоровья как «плохой» 13,2 %, как «очень плохой» – 0,6 % опрошенных, в группе 70 лет и старше – соответственно 35,6 и 3,8 %1.
Доля пациентов с болезнями костно-мышечной системы и соединительной ткани, выписанных из стационаров Российской Федерации, составила в 2020 г. 3,9 %; им проведено 1122,0 тыс. операций. При этом число травматологических коек для взрослых уменьшилось с 2017 по 2020 год на 19,8 %, ортопедических – на 15,9 %2.
Класс «Болезни костно-мышечной системы и соединительной ткани» главным образом представлен артрозами и артритами различной этиологии. В случае неэффективного консервативного лечения артроза пациентам проводится хирургическое лечение, в том числе реконструктивно-пластические операции и эндопротезирование суставов.
Ежегодно в Российской Федерации выполняется более 120 тыс. операций по эндопротезированию преимущественно тазобедренного и коленного, реже – плечевых и других суставов, при этом прогнозируется увеличение количества высокотехнологичных оперативных вмешательств на крупных суставах. В этой связи приобретает значимую актуальность медицинская реабилитация (МР) как комплекс мероприятий медицинского и психологического характера, направленных на предупреждение и диагностику нарушений функций поврежденных органов, восстановление нарушенных или компенсацию утраченных функций, предупреждение инвалидизации, сохранение работоспособности пациента [1].
Уровень обеспеченности населения реабилитационными койками для больных с заболеваниями опорно-двигательного аппарата и периферической нервной системы оставался неизменным в период с 2017 по 2019 год (0,03 на 10 тыс. населения).
В этих условиях важной проблемой остается полноценное восстановительное лечение пациентов в послеоперационном периоде, так как индивидуальные анатомические особенности пациента, специфика хода оперативного вмешательства по эндопротезированию суставов нередко способствуют формированию хронического послеоперационного болевого синдрома, частота которого находится в пределах от 5 до 27 % для тазобедренного и 8–44 % – для коленного суставов [2]. При этом купирование боли и восстановление функций конечности требуют дополнительных реабилитационных мероприятий.
Вопросы укрепления, развития и дополнительного финансирования службы МР отражены в ряде нормативно-правовых документов, принятых к исполнению в 2022 г.3,4
Продолжается работа над повышением доступности МР для инвалидов, а также для людей, перенесших серьезные заболевания, операции и травмы. В 2023 г. на оснащение федеральных медицинских организаций современным реабилитационным оборудованием планировалось направить свыше 1,7 млрд рублей5.
«Важнейшая задача современного здравоохранения – не только победить болезнь, но и сделать все, чтобы человек вернулся к активной полноценной жизни. Скажем прямо, система медицинской реабилитации после операций, травм… безусловно, нуждается в качественном развитии», – отметил в своем выступлении 19.06.2021 г. Президент Российской Федерации Владимир Владимирович Путин6.
«Современные условия требуют иного, качественно нового подхода к процессу реабилитации, учитывающего характер и уровень нарушений, с применением новых управленческих технологий, работы мультидисциплинарных бригад и современных реабилитационных мероприятий» [3].
Существующая система МР травматолого-ортопедических больных предполагает ее этапное осуществление в условиях различных медицинских организаций. Информация о существующих моделях полного цикла МР после травматолого-ортопедических операций в отечественной и зарубежной литературе представлена недостаточно.
ЦЕЛЬ ИССЛЕДОВАНИЯ
Представить модель полного цикла трехэтапной МР после травматолого-ортопедических операций в условиях профильного федерального центра и оценить ее результативность.
МАТЕРИАЛЫ И МЕТОДЫ
Ретроспективное сплошное исследование проведено на базе ФГБУ «Федеральный центр травматологии, ортопедии и эндопротезирования» Минздрава России (г. Чебоксары, далее – Центр) с использованием медицинской информационной системы (МИС).
Для единой статистической оценки результатов МР, характеризующих эффективность данной модели, в Центре использовали ряд оценочных критериев, интегрированных в МИС.
Первичные клинические критерии включали следующие клинико-функциональные показатели пациентов после травматолого-ортопедических операций в процессе реабилитации:
- оценка реабилитационного статуса пациента и его динамики;
- установление реабилитационного диагноза на основе Международной классификации функционирования, ограничений жизнедеятельности и здоровья (МКФ) у пациентов с патологией костно-мышечной и периферической нервной системы с учетом сопутствующих заболеваний, когнитивных и эмоционально-волевых расстройств, снижающих мотивацию к реабилитации; при этом общее количество доменов МКФ включает сегодня в среднем до 31 позиции, а в ряде случаев и более;
- оценка реабилитационного потенциала (РП);
- формирование цели и задач проведения реабилитационных мероприятий;
- оценка факторов риска проведения реабилитационных мероприятий и факторов, ограничивающих их проведение;
- формирование и реализация индивидуального плана медицинской реабилитации (ИПМР);
- формирование заключения (реабилитационного эпикриза), содержащего реабилитационный статус, реабилитационный диагноз, РП, итоги реализации ИПМР с описанием достигнутой динамики в состоянии пациента, оценку по шкале реабилитационной маршрутизации (ШРМ), рекомендации по дальнейшей тактике ведения пациента.
Оценка состояния пациента проводилась в категориях МКФ при поступлении, каждые 7 дней, при выписке. Каждый домен дополняли тремя определителями, первый из которых учитывал величину и выраженность нарушений: 0 (нет нарушений – никаких, отсутствуют, ничтожные…), 1 (легкие – незначительные, слабые…), 2 (умеренные – средние, значимые…), 3 (тяжелые – высокие, интенсивные…), 4 (абсолютные – полные…), 8 (не определено) или 9 (не применимо). Второй детализировал характер изменений соответствующей структуры организма (по аналогичному принципу), третий – регион поражения (сторона поражения, область конечности – проксимальная, дистальная и т.п.). Наиболее часто встречавшиеся в исследовании реабилитационные проблемы представлены 24 доменами МКФ7 (табл. 1).
Функциональные критерии объединяли клинические (анамнез жизни, заболевания, эпидемиологический анамнез; экспертный анамнез: группа инвалидности, листок нетрудоспособности); диагностические (физикальное обследование с описанием реабилитационного статуса и акцентом на локальный статус), в т. ч. инструментальные методы (клинико-лабораторные и рентгенологические); опросники и равновзвешенные шкалы с использованием градации МКФ, позволяющей оптимизировать процесс формирования ИПМР в соответствии с требованиями новой редакции Порядка организации МР.
Для оценки состояния суставов применялись специфические функциональные шкалы: для тазобедренного – шкалы Лекена (Lequesne scale), Харриса; коленного – шкала KSS (Knee Society Score) и IKDC; плечевого – Neer, ASES (American Shoulder and Elbow Surgeons); шкала оценки локтевого сустава; шкала оценки кисти DASH SCORE; шкала оценки стопы AOFAS; опросники Освестри и Роланда – Морриса для оценки функции позвоночника; индекс ограничения жизнедеятельности из-за боли в шее; шкалы оценки неврологического статуса Frankel, Эшворта (Ashworth Scale), шкала GMFCS; опросник нейропатической боли DN4.
Для всех пациентов с нарушением функции костно-мышечной системы и периферической нервной системы, помимо специфических функциональных шкал для оценки состояния суставов, широко использовали оценочные инструменты: шкала ШРМ, шкала Рэнкин, визуальная аналоговая шкала (оценки боли) (ВАШ), шкала оценки качества жизни EQ5D, шкала HADS для оценки уровня тревоги и депрессии.
Логистическая эффективность модели измерялась долей переведенных на второй этап МР пациентов в другие медицинские организации, длительностью интервала между этапами МР, скоростью обмена информацией о динамическом состоянии пациента, процентом конверсии пациентов на этапе катамнеза.
Полученные данные регистрировали в виде электронных таблиц, визуализацию структуры данных и их анализ проводили с помощью программы MS Office Excel, 2007 (Microsoft, США). Для описания количественных показателей выполняли проверку на нормальность распределения по критерию Колмогорова – Смирнова. При нормальном распределении для описания признака использовали его среднее значение и среднеквадратичное отклонение с 95 % ДИ. Категориальные данные описывали условными кодами не измеряемых категорий, не подлежащих упорядочиванию.
Таблица 1. Характеристики часто встречающихся доменов в оценке пациентов травматолого-ортопедического профиля (Международная классификация функционирования, ограничений жизнедеятельности и здоровья) |
| ||||||
Table 1. Characteristics of frequently occurring domains in the assessment of traumatology and orthopedic patients (International Classification of Functioning, Disability and Health) |
| ||||||
Домен | Характеристика домена |
| |||||
b130 | Волевые и побудительные функции |
| |||||
b134 | Функции сна |
| |||||
b152 | Функции эмоций |
| |||||
b280 | Ощущение боли |
| |||||
b710 | Функции подвижности сустава |
| |||||
b715 | Функции стабильности сустава |
| |||||
b730 | Функции мышечной силы |
| |||||
b740 | Функции мышечной выносливости |
| |||||
b760 | Контроль произвольных двигательных функций |
| |||||
S740 | Структура тазовой области |
| |||||
d410 | Изменение позы тела |
| |||||
d415 | Поддержание положения тела |
| |||||
d450 | Ходьба |
| |||||
d460 | Передвижение способами, отличающимися от ходьбы |
| |||||
d470 | Использование пассажирского транспорта |
| |||||
d475 | Управление транспортом |
| |||||
d540 | Одевание |
| |||||
d640 | Выполнение работы по дому |
| |||||
e110 | Продукты или вещества для персонального потребления (степень ограничений при самостоятельном потреблении |
| |||||
e115 | Изделия и технологии для личного повседневного использования |
| |||||
e120 | Изделия и технологии для персонального передвижения и перевозки внутри и вне помещений |
| |||||
e135 | Изделия и технологии для труда и занятости |
| |||||
e150 | Дизайн, характер проектирования, строительства и обустройства зданий для общественного пользования (наличие пандусов, поручней, телефона, сантехники, переговорных устройств, термостата, возможность находиться в общественных помещениях) |
| |||||
e155 | Дизайн, характер проектирования, строительства и обустройства зданий частного использования (входы-выходы, наличие лифта, пандусов, усилители открывания дверей, высота порога, душевая, уровень дверных ручек, покрытие пола…) |
| |||||
РЕЗУЛЬТАТЫ
В 2019 г. в Российской Федерации взрослым пациентам было выполнено 54 720 операций по эндопротезированию суставов. Некоторое снижение их числа, связанное с пандемией COVID-19, отмечено в 2020 г. (49 974). Начиная с 2021 г. снова наметилась тенденция к росту количества операций.
Ежегодные объемы специализированной и высокотехнологичной медицинской помощи в Центре достигли в 2022 г. 9,9 тыс. операций и 42,6 тыс. посещений поликлиники. В структуре выполненных оперативных вмешательств доля операций по протезированию крупных суставов нижних конечностей составила в 2022 г. 64,2 % (табл. 2).
В регистре эндопротезирования суставов (2009–2022 гг.) в Центре числится 65 968 операций (69,9 % от всех оперативных вмешательств), в том числе первичное эндопротезирование – 63 548, ревизионное эндопротезирование – 2420 случаев (рис. 1).
Основополагающим документом при организации деятельности системы МР в Центре является приказ Минздрава России от 31 июля 2020 г. № 788н «Об утверждении Порядка организации медицинской реабилитации взрослых» (далее – приказ № 788н)8.
Центр начал свою работу в марте 2009 г., в сентябре этого же года было создано отделение восстановительного лечения. МР проводится пациентам с нарушением функции костно-мышечной системы и периферической нервной системы; в частности, после артропластики (эндопротезирования, артроскопических вмешательств на суставах верхних и нижних конечностей), реконструктивно-пластических операций, оперативных вмешательств на позвоночнике.
Реабилитационные процедуры проводились изначально в палатах, затем были выделены отдельные кабинеты, оборудован зал лечебной физкультуры, открыт дневной стационар, выделены реабилитационные койки в травматолого-ортопедическом отделении (ТОО) (по 2 койки в 2019–2020 гг., по 4 – в 2021–2022 гг.) и, как результат, сформировано отделение восстановительного лечения.
До 2022 г. пациенты, нуждавшиеся в стационарной МР, в основном переводились в специализированное реабилитационное отделение травматолого-ортопедического профиля муниципальной больницы, что прерывало динамическое наблюдение, не позволяло учесть все особенности проведенного оперативного вмешательства и общее состояние пациента.
В июне 2022 г. в Центре открылся дополнительный корпус, в котором разместился вновь созданный Центр медицинской реабилитации (ЦМР), позволивший реализовать модель полного цикла МР в условиях одной медицинской организации. В структуре ЦМР выделены: отделение ранней МР (в составе ТОО) на 181 травматолого-ортопедической койке, стационарное отделение МР на 24 реабилитационных койках и амбулаторное отделение МР на 220 посещений в смену.
В условиях ЦМР силами мультидисциплинарной реабилитационной команды (МДРК) реализуется комплексный подход к МР пациента, включающий индивидуально разработанный план, с учетом РП, сопутствующей патологии, с использованием основ и принципов МКФ и системы оценки эффективности проведенного лечения с кумуляцией данных в МИС с целью дальнейшего мониторинга состояния больного и оценки эффективности проведенных оперативных вмешательств и МР в долгосрочном
периоде.
В состав МДРК на этапах МР входят различные специалисты: врач физической и реабилитационной медицины, врач-травматолог-ортопед, врач по лечебной физкультуре, врач-физиотерапевт, врач-невролог, врач-рефлексотерапевт, врач мануальной терапии, медицинский психолог, инструктор-методист, медицинские сестры по реабилитации, физиотерапии, массажу. Важным звеном МДРК является врач-травматолог-ортопед, непосредственно оперировавший пациента, на которого возложена функция постоянного динамического наблюдения (контроля) и, при необходимости, корректировки ИПМР в соответствии с особенностями проведенной операции и состояния пациента в послеоперационном периоде. В своей работе МДРК использует основы МКФ, дающей детальное представление о фактическом состоянии пациента (на уровне функций, структур организма, активности и участия, влияния факторов окружающей среды).
ИПМР формируется до оперативного лечения на основе данных обследования конкретного пациента и реализуется с первых часов после операции.
Половозрастные показатели лиц, прошедших МР на втором (стационарном) этапе (переведенные с первого этапа, госпитализированные на этапе катамнеза), характеризуются превалированием пациентов-женщин (55,3–64,7 %); средний возраст составляет около 60 лет; до 61,9 % пациентов составляют неработающие граждане (табл. 3).
На основании оценки РП пациент относится к одной из клинических групп: I – пациенты с высоким РП (молодой возраст, отсутствие факторов риска, применение подходов ускоренного выздоровления FAST TRACK), II – пациенты со средним или удовлетворительным РП («стандартные»), III – пациенты с низким РП (отягощенный коморбидный фон, наличие факторов риска, послеоперационные осложнения, индивидуальные психосоматические особенности). Ранняя послеоперационная реабилитация в течение периода госпитализации проводится по разработанным комплексным программам для каждой клинической группы.
Важно отметить, что бóльшая часть пациентов поступает на оперативное лечение в запущенной стадии заболевания, что удлиняет последующие сроки реабилитации и время восстановления функции оперированного сустава до 6–9 месяцев. Данной категории пациентов необходимо 2–3-кратное восстановительное лечение в указанный период для достижения стойких положительных результатов.
Несомненным преимуществом полного цикла оказания реабилитационной помощи в условиях одной медицинской организации является возможность одновременной коррекции сопутствующей патологии на всех этапах реабилитации. По данным Центра, только 9,9 % госпитализированных пациентов не имеют сопутствующих заболеваний. Учитывая, что артрозы – это патология с высоким индексом коморбидности ввиду особенностей основной категории пациентов (пожилой возраст, до 5–6 сопутствующих заболеваний), всем пациентам проводится дополнительное обследование, консультации и коррекция коморбидного фона в течение всего периода госпитализации. В соответствии с этой задачей в работе МДРК могут принимать участие врачи различных специальностей: терапевт, кардиолог, гастроэнтеролог, эндокринолог, трансфузиолог,
анестезиолог-реаниматолог, сердечно-сосудистый хирург, врачи функциональной диагностики и др.
Данный подход особенно важен для пациентов, поступающих на оперативное лечение по поводу перелома проксимального отдела бедренной кости (ППОБ). Данная категория пациентов в большинстве случаев старше 60 лет, имеет соматическую патологию, часто множественную. Согласно критериям доступности и качества медицинской помощи, утвержденным постановлением Правительства Российской Федерации от 28 декабря 2023 г. №2353 «О программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2024 год и на плановый период 2025 и 2026 годов», оперативное лечение при переломе шейки бедра должно быть проведено в течение 2 дней после поступления в стационар (доля пациентов, прооперированных в течение 2 дней после поступления в стационар по поводу перелома шейки бедра, от всех прооперированных по поводу указанного диагноза).
Приказом Минздрава Чувашии «О совершенствовании медицинской помощи пациентам с переломом проксимального отдела бедренной кости на территории Чувашской Республики» утвержден порядок оказания помощи и маршрутизации пациентов с ППОБ. В соответствии с данным приказом пациенты с ППОБ, имеющие показания для эндопротезирования тазобедренного сустава, переводятся из стационаров республики в Центр.
Представленная организационная модель трехэтапной МР в условиях одной медицинской организации полностью учитывает требования Порядка организации медицинской реабилитации взрослых (приказ № 788н), приказа Минздрава России от 23 октября 2019 г. № 878н «Об утверждении Порядка организации медицинской реабилитации детей»9; приказа Минздрава России от 12 ноября 2012 г. № 901н «Об утверждении Порядка оказания медицинской помощи населению по профилю «травматология и ортопедия»10; клинические рекомендации «Гонартроз»11, «Коксартроз»12, «Переломы проксимального отдела бедренной кости»13 и др., включающие критерии эффективности проведенного лечения.
В течение 2020–2023 гг. Центр обеспечил переподготовку 71,4 % врачей, занимающихся реабилитацией, по специальности «Физическая и реабилитационная медицина»; проведена переподготовка 90 % среднего медперсонала из инструкторов-методистов –
в специалистов по физической реабилитации, из медсестер по физиотерапии, массажу, инструкторов по лечебной физкультуре – в медсестер по реабилитации.
Оснащение и оборудование ЦМР включает в себя использование на этапах МР физических факторов, физиотерапевтических методов, методов мануальной терапии, рефлексотерапии, лечебной физкультуры, массажа, механо- и кинезиотерапии, компьютеризованного оборудования, аппаратов с биологической обратной связью, позволяющих оценивать физическое состояние с проведением функциональных тестов с дальнейшим составлением ИПМР.
Маршрутизация пациента после оперативных вмешательств на следующий этап проводится в соответствии с Порядком оказания медицинской помощи населению по профилю «Травматология и ортопедия», Порядком организации медицинской реабилитации взрослых, разработанными профессиональным сообществом клиническими рекомендациями и утвержденными в Центре условиями перевода (рис. 2).
Частью процесса преабилитации в Центре является Школа пациента, ориентированная на групповое и индивидуальное обучение всех поступающих на оперативное лечение пациентов (информирование о сути операции и особенностях послеоперационного периода, обучение пользованию средствами дополнительной опоры, комплексам лечебной физкультуры и ортопедическому режиму после оперативного лечения).
Первый этап МР соответствует раннему послеоперационному периоду начиная с первого дня операции (в период острого послеоперационного реактивного воспаления и заживления послеоперационной раны) и осуществляется сначала в отделении анестезиологии и реанимации, затем – в ТОО / отделении ранней МР вплоть до выписки пациента. На этом этапе и в течение всей госпитализации в Центре применяются стандартные операционные процедуры – «Профилактика падений» и другие. Проводятся гипотермия послеоперационной раны, перемежающаяся пневмокомпрессия нижних конечностей, занятия лечебной гимнастикой, пассивная механотерапия, различные виды массажа, механические способы профилактики венозных осложнений и пневмонии. Полноценное реабилитационное лечение в раннем послеоперационном периоде позволяет свести к минимуму осложнения, повысить качество восстановления двигательной функции в оперированном суставе, преодолеть психологические барьеры в социальной среде, а также дать пациенту возможность ощутить себя нужным в обществе.
На второй этап МР переводятся пациенты после первичного эндопротезирования, при наличии сопутствующей патологии, имеющие по окончании первого этапа МР оценку 4–5 баллов по ШРМ; пациенты после ревизионного эндопротезирования (сложные случаи) и сложных операций на позвоночнике; оперативного лечения посттравматической патологии; после травм опорно-двигательного аппарата; при заболеваниях периферической нервной системы. Критериями перевода на второй этап МР являются отсутствие интенсивного болевого синдрома, фебрильной температуры тела, осложнений со стороны послеоперационной раны, угрозы тромбообразования и прогрессирования сосудистой патологии; стабилизация основных клинико-лабораторных показателей; достигнутое целевое функциональное состояние опорно-двигательной системы, а также согласие пациента на перевод.
Для восстановления вертикальной устойчивости с пациентами проводятся занятия на баланс-тренажере, стабилоплатформах; для восстановления функции сустава – активно-пассивная механотерапия, для стимуляции регенерации эпителия и заживления раны – процедуры светолечения, переменные магнитные поля; электротерапия, электромиостимуляция, массаж рефлекторных зон и контралатеральной конечности. С открытием ЦМР нуждающиеся пациенты получили возможность, не покидая Центр, продолжить реабилитационное лечение.
Критериями перевода со второго на третий этап МР служат отсутствие необходимости в круглосуточном медицинском наблюдении, умеренное по своей выраженности и легкое ограничение жизнедеятельности, отсутствие поздних послеоперационных осложнений, оценка по ШРМ 2–3 балла.
Третий этап МР (амбулаторный) ориентирован на функциональное восстановление оперированной конечности, укрепление мышечной силы и увеличение объема движений в суставах. Основными задачами позднего послеоперационного периода являются восстановление функции опоры, передвижения, навыков самообслуживания, профессиональной и социальной активности. В процессе МР применяются методы и средства лечебной физкультуры, в том числе высокотехнологичное медицинское оборудование; преформированные физические факторы. Занятия лечебной гимнастикой проводятся индивидуально и малогрупповым методом, включают общеукрепляющие, дыхательные и специальные упражнения. Используются современные роботизированные высокотехнологичные компьютеризированные механотерапевтические аппараты для пассивной и активно-пассивной разработки различных суставов (тазобедренного, коленного, голеностопного, плечевого, локтевого, лучезапястного, суставов кисти); подвижные и неподвижные стабилоплатформы; функциональная электростимуляция с биологической обратной связью; многофункциональный комплекс с оценкой, диагностикой и реабилитацией опорно-двигательного аппарата; роботизированный комплекс с биологической обратной связью для тренировки навыков правильной ходьбы. Для баланса, координации и общей тренировки мышц тела предназначен лечебно-диагностический комплекс, специализированный на каждом отделе позвоночника, с программным обеспечением, позволяющий проводить не только диагностику (измерение силы глубоких мелких мышц и подвижности отделов позвоночника), но и тренировки с биологической обратной связью по строго индивидуальной программе с гарантированным получением конечного результата (устранение мышечных дисбалансов, увеличение силы мышц и «врабатываемости», а это «запас прочности» на случай стрессовых нагрузок, гармонизация мышечного профиля позвоночника и улучшение динамического моторно-двигательного стереотипа).
Общая длительность реабилитационных мероприятий на первом этапе МР составляла не менее 60 мин, на втором – 3 часа, на третьем – от 1,5 до 3 часов в день.
На сегодня санаторно-курортная помощь в рамках
третьего этапа МР остается труднодоступной для пациентов травматолого-ортопедического профиля. В 2022 г. только 9,6 % направленных в санаторно-курортные организации пациентов Центра были приняты ими на лечение. МР на амбулаторно-поликлиническом уровне позволяет частично решить эту проблему в условиях амбулаторного отделения МР либо в дневном стационаре Центра.
С марта 2021 г. Центр перешел на медицинскую электронную историю болезни. По завершении каждого из этапов МР в МИС проводится индивидуальная оценка показателей эффективности проведенного лечения на каждом этапе реабилитации. Блок по МР включает систему оценки состояния пациентов с использованием шкал, формированием реабилитационного диагноза, протоколов осмотров врачей, систему учета реабилитационных услуг, что значительно повышает доступность и контроль эффективности МР.
Система взаимодействия с пациентом в послеоперационном периоде (электронная почта, личный кабинет на сайте Центра, СМС о датах контрольного осмотра) позволяет осуществлять динамический контроль процесса реабилитации с помощью телефонных и телемедицинских консультаций.
В 2021 г. прошли МР на втором этапе 1096 переведенных с первого этапа пациентов, в том числе переведено в БУ ЧР «Городская клиническая больница № 1» – 803 (73,3 %). С открытием ЦМР в 2022 г. их доля уменьшилась, и 58 % пациентов, нуждавшихся в стационарной МР, были пролечены непосредственно в Центре переводом на реабилитационные койки в стационарное отделение МР. Динамика перевода пациентов с первого на второй этап МР отражена на рисунке 3.
В 2022 году из 1055 случаев ППОБ, зарегистрированных в Чувашской Республике, оперативное лечение в объеме эндопротезирования тазобедренного сустава в условиях Центра выполнено 194 пациентам (18,4%); из них оперированы в течение 2 дней после травмы 23 пациента. Все прооперированные пациенты пролечены на втором этапе МР и выписаны со средним баллом ШРМ=2,6 на амбулаторный этап МР по месту жительства.
В исследовании в качестве примера проведен анализ данных пациентов с клиническим диагнозом M17 «Гонартроз», которым выполнено эндопротезирование коленного сустава с последующей трехэтапной МР в условиях Центра.
Показатель ШРМ пациентов с гонартрозом составил при поступлении в среднем 4,05 ± 0,8 балла, сразу после эндопротезирования – 5,0 ± 0,3 балла, при переводе на стационарный этап – 4,4 ± 0,5 балла, на амбулаторный этап – 3,1 ± 0,4 балла, что свидетельствует об умеренном нарушении жизнедеятельности (при этом требуется некоторая помощь, однако пациент способен ходить без посторонней поддержки с дополнительной опорой).
При поступлении средняя оценка по шкале KSS составляла 34,9 ± 4,2 балла, к концу госпитализации – 62,5 ± 8,2 балла; по шкале IKDC в среднем при поступлении – 26,7, на стационарном этапе МР – 29,4, при переводе на амбулаторный этап – 59,2 балла.
Болевой синдром при выписке (в сравнении с дооперационным показателем) регрессировал у всех пациентов с 5,1 ± 0,8 до 2,8 ± 0,5 балла по визуально-аналоговой шкале.
Оценка состояния пациентов при поступлении по опроснику качества жизни (EQ-5D) «термометр» составила в среднем 38,5 балла, при выписке – 58,7 балла.
Согласно госпитальной шкале тревоги и депрессии HADS, до операции при поступлении 30 % пациентов находились в состоянии субклинической тревоги, 10 % – субклинической депрессии, при выписке все пациенты имели нормальные показатели. HADS показала при поступлении в среднем 5,6 (тревога) и 5,2 (депрессия) балла; при выписке оба показателя снизились до 3,5 балла.
Следует отметить, что пациенты с низким РП имели по госпитальной шкале тревоги и депрессии в среднем 10,9 балла при поступлении и 7,8 балла при выписке.
Динамика всех вышеперечисленных показателей показала статистически значимое улучшение.
Модель полного цикла МР, сформированная в Центре, позволила ускорить выздоровление пациентов в послеоперационном периоде, приступив в более ранний срок ко второму этапу МР, и сократить тем самым длительность госпитализации в ТОО (с 7,4 в 2016 г. до 6,4 дня в 2022 г., т.е. в 1,2 раза), наряду с высокими показателями работы койки в году (табл. 4).
Средняя длительность МР на третьем (амбулаторном) этапе составила в 2022 г. 10 дней.
С учетом вида основных выполняемых в Центре оперативных вмешательств (артропластика суставов конечностей) средние сроки нетрудоспособности работающих пациентов с учетом амбулаторного этапа МР составляют: после эндопротезирования крупных суставов конечностей – 3 месяца, после артроскопических вмешательств на сухожильно-связочном аппарате сустава – 2 месяца. В остальных случаях сроки нетрудоспособности определяются видом и характером оперативного вмешательства.
Логистическая эффективность модели подтверждается уменьшением числа переведенных в другие медицинские организации пациентов, сокращением интервала между этапами МР до 1 дня: пациент переводится из отделения ранней МР (с первого этапа МР в раннем послеоперационном периоде) в стационарное отделение МР (на второй этап МР) следующим после выписки днем. При этом пациент не покидает стен медицинской организации, поскольку корпуса связаны между собой теплым переходом. Таким же образом пациент оформляется на третий этап реабилитации в амбулаторное отделение МР. Скорость обмена информацией о пациенте измеряется минутами – все подразделения Центра связаны между собой МИС, хранящей в доступе специалистам все виды исследований, осмотров и оценочных показателей пациента. Процент пациентов, соблюдающих сроки динамического контроля на этапе катамнеза, возрос с введением данной модели с 59 до 65 %.
Таким образом, учитывая представленный комплекс результативных показателей, в Центре достигнута оптимальная маршрутизация пациента, позволяющая осуществлять лечебные реабилитационные мероприятия и оценивать их эффективность на всех этапах МР в едином информационном поле.
Таблица 2. Объемы оперативных вмешательств в ФГБУ «Федеральный центр травматологии, ортопедии | |||||||
Table 2. Volumes of surgical interventions at the Federal Center for Traumatology, Orthopedics and Arthroplasty of the Russian Ministry of Health (Cheboksary) | |||||||
Годы Виды операций | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 |
ВСЕГО ОПЕРАЦИЙ | 7769 | 7966 | 8497 | 8638 | 6318 | 8485 | 9319 |
Протезирование тазобедренного сустава | 2795 | 2834 | 2760 | 2696 | 1290 | 2432 | 2897 |
в т.ч. ревизионное | 96 | 119 | 169 | 191 | 160 | 187 | 208 |
Первичный коксартроз | 1776 | 1664 | 1805 | 1639 | 727 | 1461 | 1785 |
Вторичный коксартроз | 682 | 869 | 602 | 669 | 258 | 550 | 705 |
Протезирование коленного сустава | 2737 | 2901 | 3362 | 3250 | 3014 | 3055 | 3088 |
в т.ч. ревизионное | 75 | 103 | 140 | 117 | 121 | 113 | 135 |
Первичный гонартроз | 2239 | 2330 | 2798 | 2674 | 2563 | 2525 | 2510 |
Вторичный гонартроз | 419 | 468 | 424 | 432 | 328 | 414 | 438 |
Протезирование плечевого сустава | 9 | 16 | 27 | 25 | 27 | 30 | 60 |
в т.ч. ревизионное | 0 | 0 | 1 | 4 | 5 | 2 | 7 |
Первичный омартроз | 1 | 1 | 6 | 6 | 8 | 5 | 7 |
Вторичный омартроз | 8 | 13 | 18 | 11 | 13 | 20 | 39 |
Артроскопические операции на тазобедренном суставе | 9 | 1 | 4 | 2 | 4 | 9 | 14 |
Артроскопические операции на коленном суставе | 494 | 470 | 532 | 586 | 443 | 644 | 765 |
Артроскопические операции на плечевом суставе | 146 | 191 | 219 | 190 | 156 | 245 | 298 |
Операции на позвоночнике | 775 | 618 | 583 | 657 | 707 | 999 | 1020 |
Прочие | 804 | 935 | 1010 | 1232 | 677 | 1071 | 1177 |
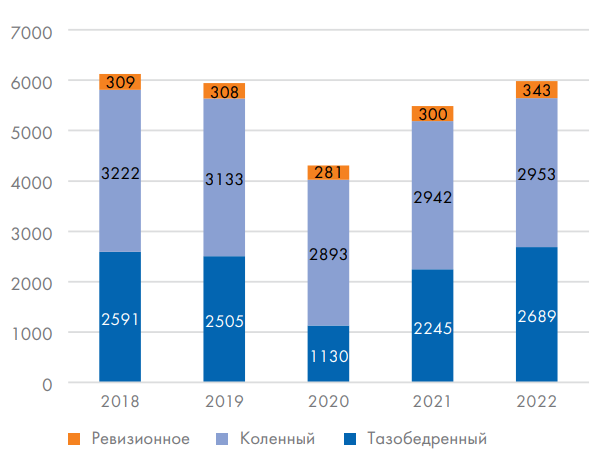
Рис. 1. Объемы эндопротезирования крупных суставов нижних конечностей в ФГБУ «Федеральный центр травматологии, ортопедии и эндопротезирования» Минздрава России (г. Чебоксары)
Fig. 1. Volumes of endoprosthetics of large joints of the lower extremities at the Federal Center for Traumatology, Orthopedics and Arthroplasty of the Russian Ministry of Health (Cheboksary)
Таблица 3. Характеристики пациентов, прошедших медицинскую реабилитацию в условиях ФГБУ «Федеральный центр травматологии, ортопедии и эндопротезирования» Минздрава России (г. Чебоксары) | ||||||||
Table 3. Characteristics of patients who underwent medical rehabilitation in the Federal Center for Traumatology, Orthopedics and Arthroplasty of the Russian Ministry of Health (Cheboksary) | ||||||||
Показатель | 2019 г. (n = 232) | 2020 г. (n = 179) | 2021 г. (n = 311) | 2022 г. (n = 780) | ||||
Абс. число | % | Абс. число | % | Абс. число | % | Абс. число | % | |
Пол: мужчина женщина | 82 150 | 35,3 64,7 | 69 110 | 38,5 61,5 | 139 172 | 44,7 55,3 | 301 479 | 38,6 61,4 |
Средний возраст, лет | 60,0 ± 13,6 (61,2–64,8) | - | 57,1 ± 13,3 (58,0–62,0) | - | 57,8 ± 13,5 (59,5–62,5) | - | 61,8 ± 12,7 (64,1–65,9) | |
Социальный статус: работающие не работающие | 95 137 | 40,9 59,1 | 77 102 | 43,0 57,0 | 137 174 | 44,1 55,9 | 297 483 | 38,1 61,9 |
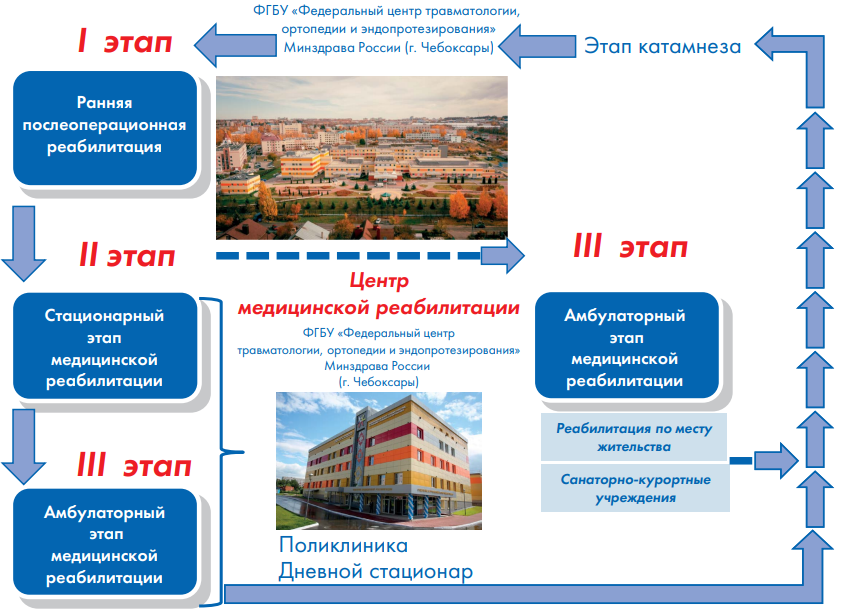
Рис. 2. Реабилитационный маршрут пациента после оперативного лечения в условиях ФГБУ «Федеральный центр травматологии, ортопедии и эндопротезирования» Минздрава России (г. Чебоксары)
Fig. 2. Rehabilitation route of the patient after surgical treatment in the conditions of the Federal Center for Traumatology, Orthopedics and Arthroplasty of the Ministry of Health of Russia (Cheboksary)
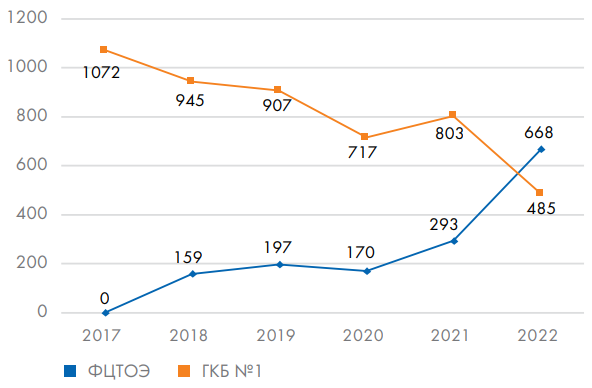
Рис. 3. Количество пациентов в ФГБУ «Федеральный центр травматологии, ортопедии и эндопротезирования» Минздрава России (г. Чебоксары), переведенных с I на II этап медицинской реабилитации
Fig. 3. The number of patients at the Federal Center for Traumatology, Orthopedics and Arthroplasty of the Russian Ministry of Health (Cheboksary), transferred from stage I to stage II of medical rehabilitation
Примечание: ФЦТОЭ – ФГБУ «Федеральный центр травматологии, ортопедии и эндопротезирования» Минздрава России (г. Чебоксары); ГКБ № 1 – БУ ЧР «Городская клиническая больница № 1».
Note: ФЦТОЭ – Federal Center for Traumatology, Orthopedics and Arthroplasty of the Russian Ministry of Health (Cheboksary); ГКБ № 1 – Budgetary institution of the Chuvash Republic «City Clinical Hospital No. 1» (Cheboksary).
Таблица 4. Показатели деятельности стационара при лечении пациентов, прошедших полный цикл медицинской реабилитации в условиях ФГБУ «Федеральный центр травматологии, ортопедии и эндопротезирования» Минздрава России (г. Чебоксары) | |||||||
Table 4. Indicators of hospital performance in the treatment of patients who have undergone a full cycle of medical rehabilitation in the conditions of the Federal Center for Traumatology, Orthopedics and Arthroplasty of the Ministry of Health of Russia (Cheboksary) | |||||||
2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 | |
Средняя длительность госпитализации, дней: всего в отделении ранней МР в стационарном отделении МР | 7,4 7,4 - | 7,3 7,3 - | 7,3 7,3 - | 6,4 6,4 - | 6,6 6,6 - | 6,4 6,4 - | 6,4 6,4 6,9 |
Работа койки, дней в году: всего в отделении ранней МР в стационарном отделении МР | 353,2 353,2 - | 345,1 345,1 - | 352,0 352,0 - | 338,7 338,7 - | 302,1 302,1 - | 335,3 335,3 - | 337,3 343,8 266,5 |
ОБСУЖДЕНИЕ
В научной литературе отсутствуют публикации об аналогичных организационных моделях последовательной МР после травматолого-ортопедических операций.
В отдельных работах рассматриваются вопросы нормативного регулирования и обеспечения качества реабилитационных услуг на основе стандартизации [4]. Другие авторы акцентируют свое внимание на управлении качеством при реализации программ медицинской реабилитации, представив как вариант комплексный проект по созданию системы управления качеством медицинского сервиса санаторно-курортной организации при реализации программ МР на третьем ее этапе [5].
В работе М.А. Ратманова и соавт. (2019) описана региональная концепция реабилитации пациентов после эндопротезирования суставов нижних конечностей, основанная на применении программы ускоренной реабилитации в условиях вновь созданного отделения МР на базе санаторно-курортного учреждения [6].
Дополнение реабилитационных программ современными восстановительными технологиями улучшает результаты МР, и поэтому чаще внимание авторов направлено на анализ эффективности комплексов различных методик и технологий восстановления двигательных функций пациентов14 [7–9].
С 1 января 2022 г. оказание медицинской помощи осуществляется на основе клинических рекомендаций, неотъемлемой частью которых являются разделы «Немедикаментозные методы лечения» и «Реабилитация». Принимая во внимание, что врач-физиотерапевт на амбулаторно-поликлиническом уровне должен владеть актуальной информацией почти по всем клиническим рекомендациям и стандартам оказания медицинской помощи, Е.Н. Сергеева и соавт. (2022) предложили группировку стандартов и клинических рекомендаций по клинико-анатомическому принципу в табличном виде с выделением для каждой группы нозологий немедикаментозных методов лечения с кратностью применения и частотой предоставления [10].
Что касается второго (стационарного) этапа МР, исследований на эту тему в литературе недостаточно, тогда как послеоперационная реабилитация для улучшения качества жизни пациентов имеет очень важное значение15.
Z.C. Hu и соавт. (2019) по итогам проведенного метаанализа программ ускоренного восстановления после ортопедических операций выявили, что модель ускоренной реабилитации в ортопедическом периоперационном периоде имеет широкую прикладную основу, и в связи с этим концепция ускоренной реабилитации заслуживает внимания, а также является перспективной тенденцией развития и направлением периоперационной помощи в ортопедии [11].
Вопросы МР на третьем этапе чаще всего освещаются в литературе с позиций санаторно-курортных учреждений и акцентируются на применении отдельных технологий16. Разработка инновационных немедикаментозных технологий и высокотехнологичных медицинских услуг в сфере МР больных травматологического профиля является одной из приоритетных задач медицины. Внедрение современных технологий физической и реабилитационной медицины в программы реабилитации пациентов с заболеваниями и травмами опорно-двигательного аппарата позволяет существенно повысить эффективность реабилитационных мероприятий. Разработка и научное обоснование современных технологий комплексной реабилитации таких пациентов должны базироваться как на всестороннем практическом опыте их применения, так и на анализе доказательных исследований по оценке эффективности применения физических методов у пациентов с заболеваниями и травмами опорно-двигательного аппарата [12].
A. Punnoose и соавт. подчеркивают важную роль преабилитации пациентов перед хирургическим вмешательством, поскольку она способствует улучшению функций, качества жизни, повышению мышечного тонуса и уменьшению болевого синдрома как накануне операции, так и в послеоперационном периоде [13].
Рассматривая МР как этапный процесс, ряд авторов отмечает, что комплексная реабилитация в послеоперационном периоде необходима для содействия восстановлению физических функций и минимизации осложнений, чего можно достичь с помощью мультидисциплинарного подхода [14, 15].
Поскольку целью реабилитации пациента является ранняя активизация, восстановление анатомического и функционального состояния травмированного сегмента в кратчайшие сроки вне зависимости от применяемого метода лечения, активное вовлечение пациента в лечебный процесс с соответствующей информированностью о задачах, целях и методах реабилитации может значительно повысить эффективность лечения и ускорить выздоровление [16].
Примером успешной информационной поддержки пациента на этапе катамнеза может служить Интерактивная система мониторинга и обратной связи, разработанная НИИ травматологии, ортопедии и нейрохирургии Саратовского государственного медицинского университета им. В.И. Разумовского [17]. М.Р. Макарова и соавт. сообщают о практике работы «Школы эндопротезирования» в поздние сроки после тотального эндопротезирования коленного сустава17. В нашей модели информационно-просветительскую роль выполняют Школа пациента и система взаимодействия с пациентом в послеоперационном периоде, что также способствует более комфортному и быстрому восстановлению пациента после операции.
В своих исследованиях коллеги уделяют внимание особенностям проведения МР на отдельных ее этапах; описания целостной системы реабилитационного процесса в условиях одной медицинской организации в литературе нами не найдено, равно как и унифицированных оценочных критериев с их интеграцией в МИС.
ЗАКЛЮЧЕНИЕ
В исследовании представлена модель полного цикла МР с описанием подходов, методов и средств на примере федерального центра травматологии и ортопедии; детализированы этапы, порядок маршрутизации и результаты МР пациентов после травматолого-ортопедических операций на примере тотального эндопротезирования коленного сустава.
Описанная нами модель, объединяя локальный опыт российских и зарубежных коллег, имеет высокую практическую значимость, создавая возможность этапного, непрерывного лечения пациента в условиях одной медицинской организации, что обеспечивает преемственность реабилитационного процесса (под наблюдением оперировавшей бригады врачей в составе МДРК), сокращает временные интервалы между этапами, повышая скорость и качество реабилитации.
Создание ЦМР на базе федерального травматолого-ортопедического центра позволяет эффективно использовать финансовые средства для решения задач полноценного реабилитационного процесса на основе МКФ. К ним относятся формирование арсенала высокотехнологичных лечебно-восстановительных средств, обучение и концентрация в учреждении специализированного кадрового ресурса с ориентацией на реабилитацию именно в травматологии/ортопедии.
Немаловажным преимуществом представленной модели является возможность одновременной коррекции сопутствующей патологии у пациентов в до- и послеоперационном периоде, т.е. на протяжении всех этапов лечения и реабилитации.
И, наконец, значимым моментом является ведение единой базы данных в одной МИС, персонализированная работа с пациентом даже после его выписки из стационара.
Ограничением модели является сложность ее внедрения в моно- и мультипрофильных медицинских организациях III–IV уровней ввиду их текущего материально-технического и кадрового обеспечения, а также недостаточной мотивации к созданию подобных центров по причине традиционного разделения профилей лечебных учреждений. Имеет значение также множество ограничений организационного порядка, связанных с реализацией приказа № 788н.
Данная модель трехэтапной МР максимально использует кадровые, материально-технические, финансово-экономические возможности в рамках информационно-правового поля при оказании эффективной реабилитационной помощи пациентам травматолого-ортопедического профиля в бюджетной организации и может служить методологической основой при создании отделений (центров) МР при монопрофильных стационарах.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is no conflict of interests.
Финансирование. Исследование не имело спонсорской поддержки (собственные ресурсы).
Financial support. The study was not sponsored (own resources).
1 Статистический сборник «Здравоохранение в России. 2021». М., 2021. 173 с. URL: https://rosstat.gov.ru/storage/mediabank/Zdravoohran-2021.pdf (дата обращения: 03.11.2023).
2 Статистический сборник «Травматизм, ортопедическая заболеваемость, организация травматолого-ортопедической помощи в Российской Федерации в 2020 году». Составители: Соломянник И.А., Загородний Н.В., Родионова С.С. и др. СПб., 2021. 513 с. URL: http://kbf.cito-priorov.ru/#s/8cfiTRMw (дата обращения: 03.07.2023).
3 Постановление Правительства Российской Федерации от 24.03.2022 г. № 447 «О внесении изменений в государственную программу Российской Федерации «Развитие здравоохранения». URL: http://government.ru/docs/all/140051/ (дата обращения: 03.11.2023).
4 Распоряжение Правительства РФ от 28.04.2022 г. № 1026-р «Об утверждении распределения субсидий, предоставляемых в 2022 г. из федерального бюджета бюджетам субъектов РФ в целях софинансирования расходных обязательств субъектов РФ, возникающих при реализации мероприятий по оснащению (дооснащению и (или) переоснащению) медицинскими изделиями медицинских организаций, имеющих в своей структуре подразделения, оказывающие медицинскую помощь по медицинской реабилитации в соответствии с порядками организации медицинской реабилитации взрослых и детей, в рамках федерального проекта «Оптимальная для восстановления здоровья медицинская реабилитация» государственной программы РФ «Развитие здравоохранения». URL: https://www.garant.ru/products/ipo/prime/doc/404472862/ (дата обращения: 03.11.2023).
5 Распоряжение Правительства Российской Федерации от 20.02.2023 г. № 408-р. URL: http://static.government.ru/media/files/xVMWVdnP2zMfrcNYRhfMgD8ef95AdJNM.pdf (дата обращения: 03.11.2023).
6 ТАСС. 19 июня 2021 г., Москва. XX съезд «Единой России». URL: https://tass.ru/obschestvo/11695531 (дата обращения: 03.11.2023).
7 Международная классификация функционирования, ограничений жизнедеятельности и здоровья. ВОЗ. 2001 г. URL: https://skssrc.ru/files/2022/mkf.pdf (дата обращения: 03.11.2023).
8 Приказ Минздрава России от 31 июля 2020 г. № 788н «Об утверждении Порядка организации медицинской реабилитации взрослых». URL: https://www.garant.ru/products/io/prime/doc/74581688/ (дата обращения: 03.11.2023).
9 Приказ Министерства здравоохранения РФ от 23 октября 2019 г. № 878н «Об утверждении Порядка организации медицинской реабилитации детей». URL: https://base.garant.ru/73325898/ (дата обращения: 03.11.2023).
10 Там же.
11 Рубрикатор клинических рекомендаций. Клинические рекомендации «Гонартроз». URL: https://cr.minzdrav.gov.ru/recomend/667_1 (дата обращения: 03.11.2023).
12 Рубрикатор клинических рекомендаций. Клинические рекомендации «Коксартроз». URL: https://cr.minzdrav.gov.ru/schema/666_1 (дата обращения: 03.11.2023).
13 Рубрикатор клинических рекомендаций. Клинические рекомендации «Переломы проксимального отдела бедренной кости». URL:
https://cr.minzdrav.gov.ru/schema/729_1 (дата обращения: 03.11.2023).
14 Асташова Е.Н., Лимонченко А.С. Физическая реабилитация спортсменов после травм коленного сустава. Физическая культура и спорт: проблемы и перспективы: материалы XXI Всероссийской научно-практической конференции с международным участием, г. Сургут, 18–19 ноября 2022 г. Сургут: Сургутский государственный университет, 2022. С. 595–598.
15 Макарова М.Р., Погонченкова И.В., Ксенофонтова И.В., Митрошкина Е.Е. Проблемы и перспективы 2-го этапа реабилитации пациентов после эндопротезирования тазобедренного сустава. Современные тенденции и перспективы развития курортного дела в Российской Федерации: материалы Международного научного конгресса «Здравница-2018», 27–29 мая 2018 г. Вопросы курортологии, физиотерапии и лечебной физической культуры. 2018; 95(2-2): 80. URL: https://www.mediasphera.ru/issues/voprosy-kurortologii-fizioterapii-i-lechebnoj-fizicheskoj-kultury/2018/2-2/ (дата обращения: 03.11.2023).
16 Иванов С.В., Петросян Т.Р., Олейник В.Е. Эффективность реабилитации и лечения пациентов с заболеваниями опорно-двигательного аппарата в санаториях Республики Крым. Актуальные вопросы организации курортного дела, курортной политики, медицинской реабилитации и физиотерапии: материалы XIX Конгресса физиотерапевтов, курортологов и педиатров Республики Крым, г. Евпатория, 18–19 апреля 2019 г. Вестник физиотерапии и курортологии. 2019; 25(2): 119. URL: https://ma.cfuv.ru/wp-content/uploads/2023/07/ВФиК-№-2_2019_том-25.pdf (дата обращения: 03.11.2023).
17 Макарова М.Р., Погонченкова И.В., Ксенофонтова И.В., Митрошкина Е.Е. Уроки «Школы эндопротезирования» в поздние сроки после тотального эндопротезирования тазобедренного сустава. Современные тенденции и перспективы развития курортного дела в Российской Федерации: материалы Международного научного конгресса «Здравница-2018», 27–29 мая 2018 г. Вопросы курортологии, физиотерапии и лечебной физической культуры. 2018; 95(2-2): 79. URL: https://www.mediasphera.ru/issues/voprosy-kurortologii-fizioterapii-i-lechebnoj-fizicheskoj-kultury/2018/2-2/ (дата обращения: 03.11.2023).
Список литературы
1. Погонченкова И.В., Рассулова М.А., Макарова М.В. Система организации медицинской помощи по профилю «медицинская реабилитация» больным, перенесшим эндопротезирование в Москве. Московская медицина. 2018; 5(27): 44–49.
2. Овечкин А.М., Политов М.Е., Панов Н.В. Острый и хронический послеоперационный болевой синдром у пациентов, перенесших тотальное эндопротезирование суставов нижних конечностей. Анестезиология и реаниматология. 2017; 62(3): 224–230. https://doi.org/10.18821/0201-7563-2017-62-3-224-230. EDN YUDFZH
3. Иванова Г.Е. Новые технологии создают потрясающие возможности для пациентов, которые в течение нескольких лет были изолированы от общества! Доктор Ру. Анестезиология и реаниматология. Медицинская реабилитация. Часть II. 2016; 12(129): 4–6.
4. Белобрагин В.Я., Горбашко Е.А., Романова Ю.М. Обеспечение качества медицинских услуг в области реабилитации. Стандарты и качество. 2022; 7: 50–54. EDN OJIFQK
5. Довгань И.А., Заика И.Т. Системное управление качеством медицинского сервиса при реализации программ медицинской реабилитации в санаторно-курортной организации. Менеджмент качества в медицине. 2023; 2: 111–120. EDN LYFBIJ
6. Ратманов М.А., Бенян А.С., Корымасов Е.А. и др. Концепция реабилитации пациентов после эндопротезирования суставов нижних конечностей в Самарской области (проект). Вестник медицинского института «РЕАВИЗ»: реабилитация, врач и здоровье. 2019; 5(41): 43–55. EDN ZPVGEV
7. Скабелина Э. М., Брыкина В.А., Переузник А.З. Реабилитационные мероприятия при переломах конечностей в спорте. Наука-2020. 2023; 3(64): 180–187. EDN GYOHFD
8. Бурматов Н.А., Сергеев К.С., Герасимов А.А. Комбинированная методика реабилитации пациентов зрелого и пожилого возраста с переломами плечевой кости. Медицинская наука и образование Урала. 2019; 20(4(100)): 148–153. EDN ANMIUS
9. Кокоев Н.А., Цехмистро Л.Н., Иванова Н.В. Кинезиотейпирование в реабилитации пациентов после эндопротезирования тазобедренного сустава. Прикладная спортивная наука. 2019; 1(9): 33–39. EDN KRWBLR
10. Сергеева Е.Н., Авдеенко Ю.Г., Кирьянова В.В., Науменко М.А. Использование клинических рекомендаций и стандартов лечения взрослых пациентов неврологического и ортопедо-травматологического профиля врачом-физиотерапевтом в амбулаторном звене (обзор). Физиотерапия, бальнеология и реабилитация. 2022; 21(1): 5–18. https://doi.org/10.17816/rjpbr109485
11. Hu Z.C., He L.J., Chen D., et al. An enhanced recovery after surgery program in orthopedic surgery: a systematic review and meta-analysis. J Orthop Surg Res. 2019; 14: 77. https://doi.org/10.1186/s13018-019-1116-y
12. Долгих С.В., Кирсанова А.А., Ковлен Д.В. и др. Современные технологии медицинской реабилитации пациентов травматологического профиля в санаторно-курортной организации Минобороны. Военно-медицинский журнал. 2021; 342(4): 11–17. EDN ZJDEIT
13. Punnoose A., Claydon-Mueller L.S., Weiss O., et al. Prehabilitation for Patients Undergoing Orthopedic Surgery: A Systematic Review and Meta-analysis. JAMA Netw Open. 2023; 6(4): e238050. https://doi.org/10.1001/jamanetworkopen.2023.8050
14. Min K., Beom J., Kim B.R., et al. Clinical Practice Guideline for Postoperative Rehabilitation in Older Patients With Hip Fractures. Ann Rehabil Med. 2021; 45(3): 225–259. https://doi.org/10.5535/arm.21110
15. Погонченкова И.В., Сапожников П. Мультидисциплинарный подход является базовым при оказании помощи по медицинской реабилитации. Московская медицина. 2018; 5(27): 6–19.
16. Дунай О.Г., Трофимов А.Н., Черновол С.И., Стахов С.Г. О возможности повышения эффективности реабилитации больных с травмами конечностей (программа индивидуальной реабилитации). Травма. 2019; 20(4): 99–104. https://doi.org/10.22141/1608-1706.4.20.2019.178753. EDN SMSFRM
17. Федонников А.С. Онлайн-коммуникация в организации реабилитации пациентов травматолого-ортопедического профиля. Проблемы социальной гигиены, здравоохранения и истории медицины. 2019; 27(6): 1064–1069. https://doi.org/10.32687/0869-866X-2019-27-6-1064-1069. EDN IHWXXT
Об авторах
Н. С. НиколаевРоссия
Николаев Николай Станиславович – д-р мед. наук, профессор, главный врач, заведующий кафедрой травматологии, ортопедии и экстремальной медицины
д. 33, г. Чебоксары, 428020
Московский пр-т, д. 15, г. Чебоксары, 428015
Е. В. Преображенская
Россия
Преображенская Елена Васильевна – начальник научно-образовательного отдела
д. 33, г. Чебоксары, 428020
Р. В. Петрова
Россия
Петрова Роза Васильевна – заведующая отделением ранней медицинской реабилитации, врач физической и реабилитационной медицины, руководитель Центра медицинской реабилитации ФГБУ, старший преподаватель кафедры травматологии, ортопедии и экстремальной медицины
д. 33, г. Чебоксары, 428020
Московский пр-т, д. 15, г. Чебоксары, 428015
В. Э. Андреева
Россия
Андреева Вера Эдуардовна – канд. мед. наук, заместитель главного врача
д. 33, г. Чебоксары, 428020
Рецензия
Для цитирования:
Николаев Н.С., Преображенская Е.В., Петрова Р.В., Андреева В.Э. Полный цикл медицинской реабилитации пациентов после травматолого-ортопедических операций на примере профильного федерального центра. Национальное здравоохранение. 2023;4(4):23-36. https://doi.org/10.47093/2713-069X.2023.4.4.23-36
For citation:
Nikolaev N.S., Preobrazhenskaya E.V., Petrova R.V., Andreeva V.E. Full cycle of medical rehabilitation of patients after traumatological and orthopedic operations using the example of a specialized federal center. National Health Care (Russia). 2023;4(4):23-36. (In Russ.) https://doi.org/10.47093/2713-069X.2023.4.4.23-36























