Перейти к:
Модели работы с пациентами старше трудоспособного возраста, страдающими хроническими неинфекционными заболеваниями: обзор зарубежных и российских практик
https://doi.org/10.47093/2713-069X.2023.4.4.14-22
Аннотация
Проведен анализ российских и зарубежных практик по применению моделей ведения пациентов, страдающих хроническими неинфекционными заболеваниями (ХНИЗ). Рассмотрены особенности разных моделей ведения пациентов старше трудоспособного возраста с ХНИЗ и отражены результаты их использования в первичном звене здравоохранения. Модели лечения хронических заболеваний и их адаптации рассмотрены с точки зрения примеров проактивных подходов к лечению. Представлены особенности разработанных моделей ведения пациентов старше трудоспособного возраста с ХНИЗ, проживающих в сельских территориях зарубежных стран. Рассмотрены особенности динамического наблюдения пациентов с ХНИЗ в медицинских организациях. Проанализирован опыт стран по применению ведения пациентов, страдающих ХНИЗ, на первичном уровне в странах с низким и средним уровнем доходов. Продемонстрирована неотъемлемая роль комплексного пациентоориентированного подхода при оказании медицинской помощи пациентам с установленным ХНИЗ. Определены перспективы развития моделей ведения пациентов с ХНИЗ.
Ключевые слова
Для цитирования:
Камынина Н.Н., Тимофеева А.С. Модели работы с пациентами старше трудоспособного возраста, страдающими хроническими неинфекционными заболеваниями: обзор зарубежных и российских практик. Национальное здравоохранение. 2023;4(4):14-22. https://doi.org/10.47093/2713-069X.2023.4.4.14-22
For citation:
Kamynina N.N., Timofeeva A.S. Models of work with patients older than working age suffering from chronic non-infectious diseases: overview of foreign and Russian practices. National Health Care (Russia). 2023;4(4):14-22. (In Russ.) https://doi.org/10.47093/2713-069X.2023.4.4.14-22
ВВЕДЕНИЕ
По прогнозам исследователей Всемирной организации здравоохранения (ВОЗ) к 2030 г. люди в возрасте 60 лет и старше будут составлять одну шестую жителей планеты и их численность увеличится до 1,4 млрд человек1.
Старение увеличивает риск развития хронических неинфекционных заболеваний (ХНИЗ), в частности заболеваний сердечно-сосудистой и дыхательной систем, онкологических, а также сахарного диабета2. В связи с увеличением доли стареющего населения в мире бремя полиморбидности оказывает чрезмерное воздействие на здоровье, как индивидуально, так и общесистемно [1].
Пациенты старше трудоспособного возраста с множественными ХНИЗ составляют значительную часть рабочей нагрузки на первичное звено здравоохранения, поскольку они часто обращаются к врачу за медицинской помощью. Большая доля бюджета, выделенного на первичную медико-санитарную помощь (ПМСП), расходуется на пациентов старше трудоспособного возраста [2]. По данным ВОЗ, расходы на ПМСП составили более половины общего объема расходов на здравоохранение в 2019 г., что эквивалентно 3,1 % валового внутреннего продукта3. В 2020 г. расходы стран Европейского союза на медицинские услуги, оказываемые населению амбулаторно, в среднем составляли 24,8 % от всех расходов на здравоохранение4.
Согласно рекомендациям ВОЗ, медицинские услуги должны быть ориентированы на потребности пациентов старшей возрастной группы, а не на потребности служб, оказывающих такие услуги. Необходимо, чтобы медицинские услуги отвечали потребностям пожилых людей – от тех, у кого уровень индивидуальной жизнеспособности высокий и стабильный, и тех, у кого он только снижается, до тех, чьи способности настолько ухудшились, что возникает необходимость в поддержке и помощи в уходе со стороны других людей. Преобразованию структуры и деятельности систем здравоохранения может способствовать оказание комплексной помощи пожилым людям, страдающим множественными ХНИЗ5.
Целью обзора является расширение представления о существующих моделях ведения пожилых пациентов с ХНИЗ.
При подготовке обзора использовался метод представления отчетности о систематических обзорах и метаанализах (PRISMA) (рис. 1).
Поиск осуществлялся в библиографических базах данных Elibrary, PubMed, MEDLINE, Google Scholar по ключевым словам: «первичная медико-санитарная помощь», «множественные хронические заболевания», «модель лечения хронических заболеваний», «проактивность», «пациент старше трудоспособного возраста», «пожилой пациент», «наблюдение», «медицинская помощь».
В настоящее время опубликовано более 400 статей на русском и английском языках, рассматривающих разные аспекты моделей организации работы с пациентами, однако только 30 из них затрагивают вопросы работы с пациентами, страдающими множественными ХНИЗ. Именно они стали основой обзора. При этом 28 статей описывают модели организации работы с пациентами, которые имеют множественные хронические заболевания, в мире, а 2 – особенности модели организации работы с пациентами, страдающими множественными ХНИЗ, в Москве (рис. 1).
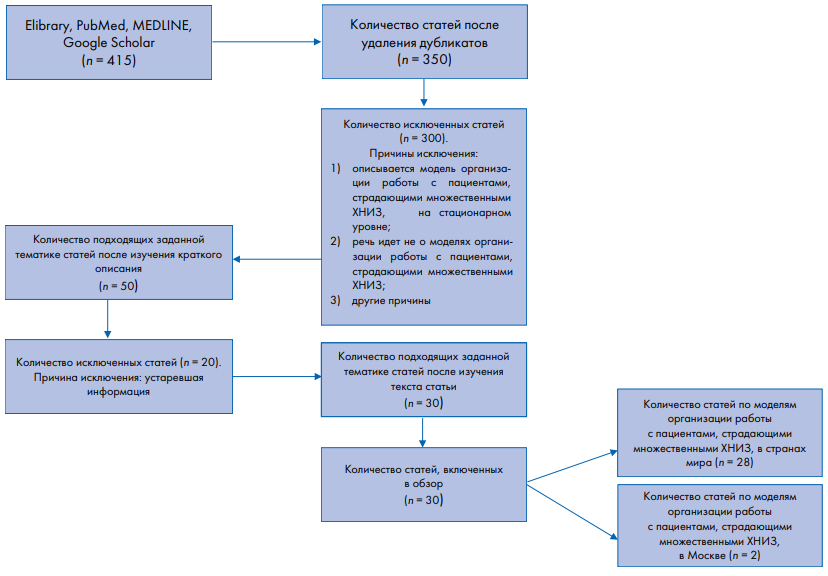
Рис. 1. PRISMA: схема поиска литературы
Fig. 1. PRISMA: literature search scheme
Кроме того, был проведен анализ российских и зарубежных нормативно-правовых и методических документов на официальных интернет-порталах (ВОЗ, Министерства здравоохранения Российской Федерации и др.) с элементами структурирования информации.
Зарубежные модели ведения пациентов с хроническими неинфекционными заболеваниями
Все больше и больше стран внедряют программы ведения пациентов с хроническими заболеваниями, такие как «Модель лечения хронических заболеваний» (Chronic Care Model, CCM), для оказания более эффективной и менее дорогостоящей медицинской помощи [3].
CCM – это распространенная форма модели оказания интегрированной помощи, предназначенной для улучшения результатов лечения пациентов с хроническим заболеванием. Впервые она была разработана в 1998 году Институтом МакКолла в США. В 2002 г. ВОЗ выпустила расширенную версию модели – Программу организации инновационной помощи при хронических заболеваниях (Innovative Care for Chronic Conditions)6, в которой больше внимания уделяется общественным и политическим аспектам улучшения оказания медицинской помощи при ХНИЗ. Схожие модели используются для руководства оказанием помощи при ХНИЗ в Китае и других странах7.
В США с момента возникновения CCM у модели были значительные преимущества по сравнению со стандартной моделью оказания ПМСП, в основном опиравшейся на неотложную медицинскую помощь. Модель стала ответом на возникший вопрос о необходимости структурных изменений системы здравоохранения для удовлетворения потребностей пациентов с ХНИЗ. В 2009 г. появилась проблема в ведении пациентов с полиморбидностью, которая затрагивала 3 из 4 американцев в возрасте 65 лет и старше. Решением проблемы стало создание так называемой «медицины минимально разрушительных последствий» (Minimally Disruptive Medicine, MDM). В основе ее лежит пациентоориентированный подход, который направлен на достижение целей пациента в отношении жизни и здоровья, возлагая на его жизнь минимально возможное бремя лечения. Основной вклад данной модели заключается в том, чтобы ориентировать здравоохранение на оптимизацию работы самого пациента в отношении собственного заболевания и поддерживать способность пациента выполнять ее.
MDM базируется на CCM и направлена на устранение существующих недостатков CCM. Можно предположить, что CCM применялась для множества отдельных хронических заболеваний. Однако появляется все больше доказательств того, что лечение каждого состояния по отдельности нецелесообразно, таким образом возникает потребность в оказании комплексной ПМСП пациентам с полиморбидностью.
В MDM описывается выполнение задач охраны здоровья и самоухода для пациентов с полиморбидностью. Модель включает в себя самоконтроль пациента в отношении хронических заболеваний (чтение брошюр, соблюдение режима и плана лечения), привлечение других специалистов для помощи пациенту, например в посещении приемов, успешном соблюдении режима лечения, и непрерывной оценке результатов произведенных действий и принятых решений [4][5].
В некоторых странах, например в Италии, внедрены программы ведения пациентов с ХНИЗ. В регионе Тоскана подобная программа началась в июне 2010 г. Она была основана на принципах модели CCM и согласована с местными органами здравоохранения (Local Health Authorities, LHA) (рис. 2). Для реализации программы были созданы мультидисциплинарные команды, состоящие из врачей общей практики, медицинских сестер, врачей физиотерапевтов, диетологов и других специалистов. Программа CCM в Тоскане была создана для пациентов с диабетом, сердечной недостаточностью, гипертонией, инсультом и хронической обструктивной болезнью легких [6].
Результаты внедрения большинства изменений, которые существенно влияли на общую удовлетворенность пациентов и на улучшение навыков самоконтроля, были одинаковыми как для пациентов с одним ХНИЗ, так для пациентов с множественными хроническими заболеваниями.
Чтобы сохранить функциональность пожилых людей, важно оптимизировать лечение хронических заболеваний. В Бразилии проведенные исследования отразили неэффективность практики, направленной на лечение состояний, возникающих в результате обострения ХНИЗ, фрагментарным и эпизодическим образом [7][8]. Такая практика становится препятствием для укрепления качества предоставляемой помощи, особенно ПМСП.
Для восполнения этого пробела была введена CCM. С помощью проведенной оценки оказываемой помощи при ХНИЗ с точки зрения пациентов было выявлено низкое качество помощи, предоставляемой пожилым людям с сахарным диабетом, артериальной гипертензией. Результаты опроса указали на то, что реорганизация модели оказания медицинской помощи, ориентированной на пациентов с ХНИЗ в контексте ПМСП, все еще не соответствует ее принципам, уступая место традиционным моделям [7].
CCM, действующая в Гане, предполагает, что улучшение состояния здоровья людей с выявленными ХНИЗ в основном зависит от необходимых компонентов сотрудничества между поставщиками медицинских услуг, сообществом и пациентами. Конструкция модели охватывает системы: здравоохранения, взаимодействия, поддержки принятия решений, самоконтроля пациентов в отношении заболевания, клинические информационные системы (рис. 3).
Модель способствовала изучению роли пациентов в управлении своим здоровьем посредством предоставления стратегий самоконтроля, таких как соблюдение режима лечения и последующего наблюдения, а также механизмов преодоления возникающих трудностей [9][10].
В некоторых странах оказание помощи пациентам старшего возраста с выявленными множественными ХНИЗ требуется в большей части на сельских территориях. Одной из таких стран является Китай. Население Китая быстро стареет, со скоростью, опережающей многие другие азиатские страны, такие как Индия и Индонезия, а также страны с высоким уровнем дохода в Европе и Северной Америке [11][12]. Более 85 % сельских пожилых людей страдают как минимум одним хроническим заболеванием. Сельские пожилые люди Китая с хроническими заболеваниями из-за частых обращений в медицинские организации первичного звена здравоохранения ложатся тяжелым экономическим бременем на домохозяйства. В 2003 году в Китае была инициирована Новая сельская кооперативная медицинская система (New Rural Cooperative Medical System, NRCMS). NRCMS – это добровольная программа, предназначенная для сельских жителей, с государственными субсидиями и индивидуальными взносами. Политика NRCMS в основном предназначена для оплаты лечения по основному заболеванию. Результаты китайских исследователей отразили, что NRCMS сыграла важную роль в финансовой защите пожилых людей, проживающих в сельской местности, имеющих диагноз ХНИЗ, однако в будущем политика NRCMS в сельских районах Китая должна быть усилена [13–15].
Лечение ХНИЗ в первичном звене здравоохранения является сложной задачей в странах с низким и средним уровнем доходов, таких как Индия [16]. В 2020 г. было проведено исследование, в рамках которого внедрялись новые подходы к оказанию ПМСП пациентам с ХНИЗ (страдающим гипертонией и сахарным диабетом) в сельских районах Южной Индии.
Исследования проводились в трех центрах ПМСП. Были разработаны меры по укреплению ПМСП при сахарном диабете и гипертонической болезни на основании выявленных пробелов, таких как нехватка информации в медицинских организациях, препятствующая непрерывности лечения, отсутствие консультативной помощи для поддержки пациентов в их самоконтроле и общая фрагментарность оказания услуг [17].
Рабочий процесс до изменений включал в себя до трех визитов к врачу при каждом посещении медицинской организации; каждый раз больному приходилось стоять в очереди в ожидании приема. Рабочий процесс был рационализирован и оптимизирован, чтобы пациенты могли совершить только один визит к врачу за одно посещение ПМСП (рис. 4).
Эти изменения были положительно восприняты большинством пациентов, которые были осведомлены о коррективах, внесенных в рабочий процесс. Основная часть пациентов считала, что рабочий процесс изменился в лучшую сторону и консультации в медицинских организациях стали более эффективными [18].
Опыт Чили показал, насколько сложными являются изменения в организации и предоставлении медицинских услуг. Чилийская система общественного здравоохранения и ее центры ПМСП были организованы в соответствии с традиционным единым подходом для лечения пациентов с мультиморбидностью [19]. Центры предлагают фрагментированную, дезинтегративную и неэффективную медицинскую помощь. Оказанная помощь в этих центрах была неэффективной для 11 миллионов человек (70 % населения страны), именно у пациентов с выявленными ХНИЗ. Поэтому Центр инноваций в области здравоохранения Калифорнийского университета (CISAUC) совместно с Метрополитен-службой Востока (SSMSO) и Национальное министерство здравоохранения (FONASA) осуществили комплексные изменения в сфере здравоохранения. Цель заключалась в том, чтобы изменить организацию медицинских услуг и диагностических процедур в сторону оказания помощи, ориентированной на пациента, организованной в соответствии с риском полиморбидности у каждого пациента. Модель оказания помощи, ориентированной на пациента при полиморбидности (Multimorbidity Patient-Centered Care Model), улучшает модель здоровья населения, реализованную в центрах ПМСП [20–22].
Центр инноваций в области здравоохранения Калифорнийского университета внедрил в чилийскую систему здравоохранения модель комплексного лечения пациентов с различными заболеваниями (рис. 5). Из семи пилотных центров пять (71,4 %) достигли ожидаемого порога, отражающего наличие минимальных стратегий вмешательства, необходимых для устойчивости Multimorbidity Patient-Centered Care Model [23].
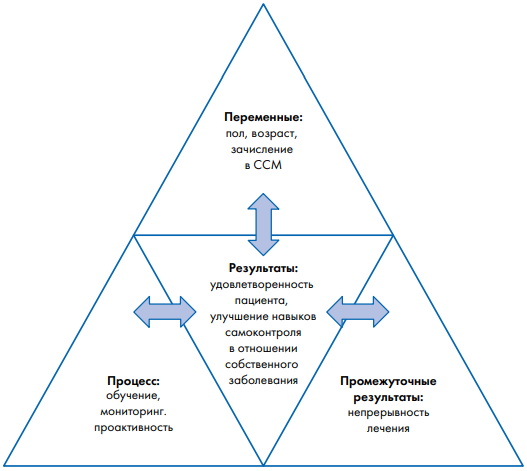
Рис. 2. Модель лечения хронических заболеваний, действующая в Тоскане [6]
Fig. 2. The Chronic Care Model scheme operating in Tuscany [6]
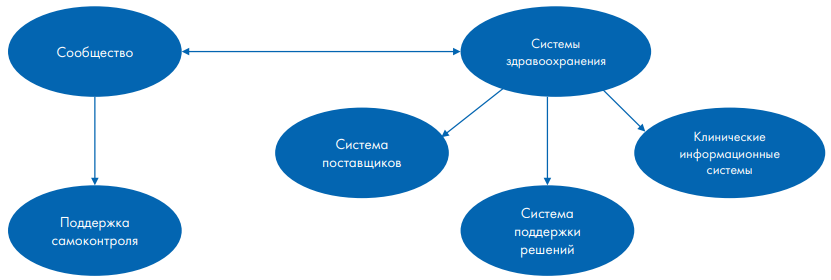
Рис. 3. Модель лечения хронических заболеваний, действующая в Гане [10]
Fig. 3. Chronic Care Model scheme operating Scheme operating in Ghana [10]
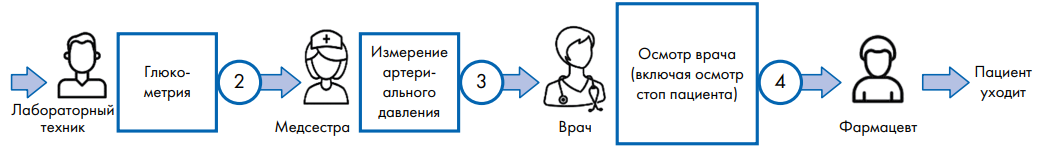
Рис. 4. Модель лечения хронических заболеваний при гипертонии и сахарном диабете, действующая в Индии [19]
Fig. 4. Chronic Care Model scheme for hypertension and diabetes mellitus, operating in India [19]
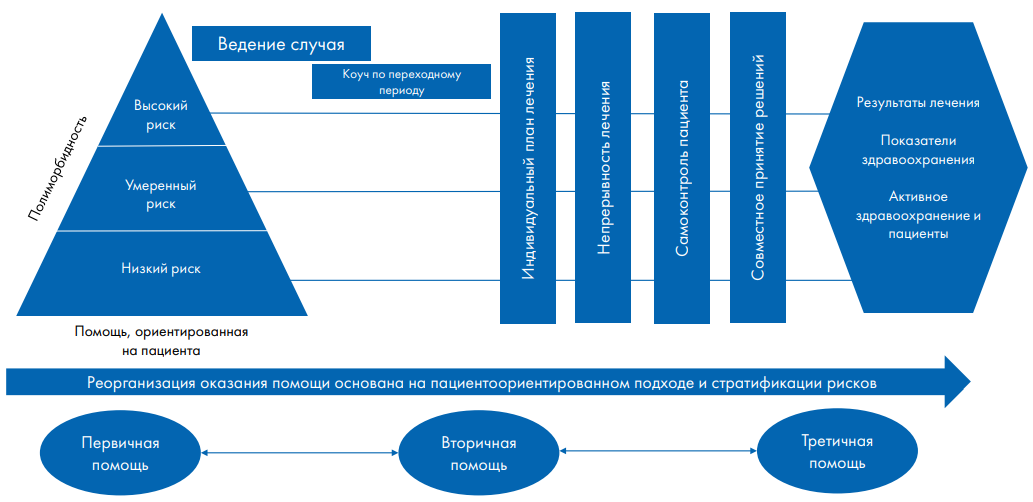
Рис. 5. Модель лечения хронических заболеваний, действующая в Чили [24]
Fig. 5. Chronic Care Model scheme operating in Chile [24]
Модели ведения пациентов с хроническими неинфекционными заболеваниями в России
В России проблемам здоровья пациентов старше трудоспособного возраста уделяется особое внимание. Реализуемая в стране «Стратегия действий в интересах граждан старшего поколения» (далее Стратегия) определяет такие цели, как устойчивое повышение продолжительности, уровня и качества жизни граждан старшего поколения, стимулирование их активного долголетия8.
Люди с ХНИЗ – это основной пул пациентов в системе амбулаторной помощи [24]. Своевременная помощь и постоянный контроль состояния здоровья этой категории пациентов может способствовать снижению предотвратимой смертности и увеличению продолжительности жизни, а также повышению ее качества, что, в свою очередь, отражает один из основных принципов охраны здоровья населения: «приоритет интересов пациента при оказании медицинской помощи»9.
Диспансерное наблюдение за пациентами с хроническими заболеваниями в России регламентировано порядком проведения диспансерного наблюдения за взрослыми10. Особое внимание уделяется пациентам с коморбидными заболеваниями, в связи с чем по поручению Минздрава России были разработаны методические рекомендации по организации приоритизации пациентов в рамках диспансерного наблюдения11. В рекомендациях отражены организационно-методические подходы к формированию групп для приоритетного наблюдения, проактивному приглашению пациентов, оценке эффективности данных мер. Формирование приоритетной группы коморбидных пациентов для проактивного приглашения на диспансерный прием осуществляется на оценке риска преждевременной смертности, в основе чего лежит сочетание заболеваний, относящихся к ХНИЗ, прежде всего сердечно-сосудистых заболеваний, сахарного диабета, болезней органов дыхания, болезней почек, а также их осложнений12.
Динамическое наблюдение пациентов в медицинских организациях города Москвы регламентировано приказом ДЗМ № 123013. В Москве для достижения целей Стратегии была разработана программа ведения пациентов старших возрастных групп с множественными хроническими заболеваниями [25]. Существует ряд критериев для включения пациента в данную программу, утвержденных приказом Департамента здравоохранения г. Москвы от 12.01.2017 № 814:
- пенсионный возраст;
- наличие трех и более хронических заболеваний из списка;
- обязательное наличие осложнений.
Дополнительные условия включения пациента в программу:
- возможность пациента посещать поликлинику самостоятельно;
- письменное согласие пациента о выборе лечащего врача-терапевта.
Персонифицированный подход к ведению пациентов – один из принципов программы. Для его реализации организуются врачебные участки, рекомендуемая численность которых составляет не более 500 человек. На врачебных участках ведение пациентов осуществляется участковым врачом-терапевтом (врачом общей практики (семейным врачом)) и медицинской сестрой участковой (медицинской сестрой врача общей практики (семейного врача)).
К критериям эффективности реализации программы относятся снижение числа вызовов бригад скорой и неотложной медицинской помощи, связанных с ХНИЗ и их осложнениями, пациентами старших возрастных групп с ХНИЗ, а также сокращение количества экстренных госпитализаций, связанных с ХНИЗ и их осложнениями, пациентов старших возрастных групп с множественными ХНИЗ15.
ЗАКЛЮЧЕНИЕ
Потребности пожилых людей в медицинских услугах требуют активного реагирования служб не только в профилактике, медицинской помощи, но и в содействии по сохранению здоровья и благополучия. Мероприятия, оказываемые в рамках ПМСП, должны быть комплексными и в оказании медицинской помощи, и в уходе за пациентами и способствовать улучшению состояния здоровья и качества жизни пациентов и населения в целом [26, 27].
Зарубежные исследователи пришли к выводу, что CCM имеют положительные результаты с точки зрения состояния здоровья пациентов и использования финансовых ресурсов. Модель лечения хронических заболеваний и ее адаптации являются примерами проактивных подходов к лечению заболеваний, которые направлены на ведение пациентов с ХНИЗ более эффективным и менее затратным способом.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is no conflict of interests.
Финансирование. Исследование не имело спонсорской поддержки (собственные ресурсы).
Financial support. The study was not sponsored (own resources).
1 Всемирная организация здравоохранения. Старение и здоровье. 2022. URL: https://www.who.int/ru/news-room/fact-sheets/detail/ageing-and-health (дата обращения: 04.09.23).
2 Там же (дата обращения: 04.09.23).
3 World Health Organization. Global expenditure on health: public spending on the rise? 2021. URL: https://www.who.int/publications/i/item/9789240041219 (дата обращения: 04.09.23).
4 Healthcare expenditure statistics. URL: https://ec.europa.eu/eurostat/statistics-explained/index.php?title=Healthcare_expenditure_statistics (дата обращения: 04.09.23).
5 World Health Organization. Integrated care for older people: guidelines on community-level interventions to man-age declines in intrinsic capacity, 2017. URL: https://www.who.int/publications/i/item/9789241550109 (дата обращения: 04.09.23).
6 World Health Organization. Innovative care for chronic conditions: building blocks for actions. 2002. https://www.who.int/publications/i/item/innovative-care-for-chronic-conditions-building-blocks-for-actions (дата обращения: 04.09.23).
7 PAHO. The Chronic Care Model. URL: https://www3.paho.org/hq/index.php?option=com_content&view=article&id=8502:2013-the-chronic-care-model&Itemid=0&lang=en#gsc.tab=0 (дата обращения: 04.09.23).
8 Распоряжение Правительства РФ от 23.06.2021 № 1692-р «Об утверждении плана мероприятий на 2021–2025 годы по реализации второго этапа Стратегии действий в интересах граждан старшего поколения в Российской Федерации до 2025 года». URL: https://www.garant.ru/products/ipo/prime/doc/401300177/ (дата обращения: 04.09.2023).
9 Федеральный закон от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (последняя редакция). URL: https://www.consultant.ru/document/cons_doc_LAW_121895/ (дата обращения: 04.09.23).
10 Приказ Минздрава России от 15.03.2022 № 168н «Об утверждении порядка проведения диспансерного наблюдения за взрослыми» (зарегистрировано в Минюсте России 21.04.2022 № 68288). URL: https://www.consultant.ru/document/cons_doc_LAW_415432/2ff7a8c72de3994f30496a0ccbb1ddafdaddf518/ (дата обращения: 04.09.23).
11 Письмо Минздрава России от 21.07.2022 № 17-6/И/2-11847 «О направлении методических рекомендаций по организации приоритизации пациентов в рамках диспансерного наблюдения» (вместе с «Методическими рекомендациями по организации приоритизации пациентов в рамках диспансерного наблюдения», утв. ФГБУ «НМИЦ ТПМ» Минздрава России 19.04.2022 (протокол № 5)). URL: https://legalacts.ru/doc/pismo-minzdrava-rossii-ot-21072022-n-17-6i2-11847-o-napravlenii/?ysclid=lpq1ljeo6k113893276 (дата обращения: 04.09.2023).
12 Методические рекомендации по организации приоритизации пациентов в рамках диспансерного наблюдения. ФГБУ «НМИЦ терапии и профилактической медицины» Минздрава России. URL: https://gnicpm.ru/wp-content/uploads/2021/08/metodicheskie-rekomendaczii-po-organizaczii-prioritizaczii-dn-iyul-avgust-2022-1.pdf (дата обращения: 04.09.23).
13 Приказ Департамента здравоохранения г. Москвы от 27.12.2022 № 1230 «О системе проведения проактивного динамического наблюдения пациентов в медицинских организациях государственной системы здравоохранения города Москвы». URL: https://base.garant.ru/407494611/ (дата обращения: 04.09.23).
14 Приказ Департамента здравоохранения г. Москвы от 12.01.2017 № 8 (ред. от 18.06.2018) «О реализации мероприятий по совершенствованию медицинской помощи пациентам старших возрастных групп с множественными хроническими заболеваниями в медицинских организациях государственной системы здравоохранения города Москвы, оказывающих первичную медико-санитарную помощь». URL: https://base.garant.ru/71628192/ (дата обращения: 04.09.23).
15 Методические рекомендации по реализации программы ведения пациентов старших возрастных групп с множественными хроническими заболеваниями в медицинских организациях государственной системы здравоохранения города Москвы, оказывающих первичную медико-санитарную помощь взрослому населению. URL: https://base.garant.ru/71628192/53f89421bbdaf741eb2d1ecc4ddb4c33/ (дата обращения: 04.09.23).
Список литературы
1. Stafford G., Villén N., Roso-Llora A., et al. Combined Multimorbidity and Polypharmacy Patterns in the Elderly: A Cross-Sectional Study in Primary Health Care. International journal of environmental research and public health. 2021; 18(17): 9216. https://doi.org/10.3390/ijerph18179216
2. Butterworth J.E., Hays R., McDonagh S.T.J., et al. Involving older people with multimorbidity in decision-making about their primary healthcare: A Cochrane systematic review of interventions (abridged). Patient education and counseling. 2020; 103(10): 2078–2094. https://doi.org/10.1016/j.pec.2020.04.008
3. Rawaf S. A proactive general practice: Integrating public health into primary care. London journal of primary care. 2018; 10(2), 17–18. https://doi.org/10.1080/17571472.2018.1445946
4. Boehmer K.R., Abu Dabrh A.M., Gionfriddo M.R., et al. Does the chronic care model meet the emerging needs of people living with multimorbidity? A systematic review and thematic synthesis. PLOS ONE. 2018; 13(2): e0190852. https://doi.org/10.1371/journal.pone.0190852
5. Cottrell E., Yardley S. Lived experiences of multimorbidity: An interpretative meta-synthesis of patients, general practitioners and trainees perceptions. Chronic Illness. 2015; 11(4): 279–303. https://doi.org/10.1177/1742395315574764
6. Vainieri M., Quercioli C., Maccari M., et al. Reported experience of patients with single or multiple chronic diseases: empirical evidence from Italy. BMC health services research. 2018; 18(1): 659. https://doi.org/10.1186/s12913-018-3431-0
7. Silva L.B., Soares S.M., Silva P.A.B., et al. Assessment of the quality of primary care for the elderly according to the Chronic Care Model. Rev Lat Am Enfermagem. 2018; 26: e2987. https://doi:10.1590/1518-8345.2331.2987
8. Schwab G.L., Moysés S.T., Kusma S.Z., et al. Perception of innovations in Chronic Diseases. Conditions. Saúde em Debate. 2014; 38: 307–318. https://doi:10.5935/0103-1104.2014S023
9. Dowou R.K., Amu H., Saah F.I., et al. Management of chronic non-communicable diseases in Ghana: a qualitative study of patients coping strategies and the role of caregivers. BMC Health Serv Res. 2023; 23: 371. https://doi.org/10.1186/s12913-023-09398-4
10. Osei E., Amu H., Appiah-Kubi P., et al. Prevalence and predictors of selected risk factors of non-communicable diseases in Ghana: evidence from a sub-national survey. J Glob Health Sci. 2021; 3(2): e13. https://doi.org/10.35500/jghs.2021.3.e13
11. Feng Z., Glinskaya E., Chen H., et al. Long-term care system for older adults in China: policy landscape, challenges, and future prospects. The Lancet. 2020; 396(10259): 1362–1372. https://doi.org/10.1016/S0140-6736(20)32136-X
12. Zhou M., Wang H., Xinying Zeng X., et al. Mortality, morbidity, and risk factors in China and its provinces, 1990–2017: a systematic analysis for the Global Burden of Disease Study 2017. The Lancet. 2019; 394(10204): 1145–1158. https://doi.org/10.1016/S0140-6736(19)30427-1
13. Liu Q., Liu J., Sui S. Public Medical Insurance and Healthcare Utilization and Expenditures of Older with Chronic Diseases in Rural China: Evidence from NRCMS. International Journal of Environmental Research and Public Health. 2020; 17(20): 7683. https://doi.org/10.3390/ijerph17207683
14. Xie F., Jiang X., Yuan F., et al. Impact of the New Cooperative Medical Scheme on the rural residents’ hospitalization medical expenses: A five-year survey study for the Jiangxi Province in China. Int. J. Environ. Res. Public Health. 2018; 15(7): 1368. https://doi.org/10.3390/ijerph15071368
15. Lall D., Engel N., Devadasan N., et al. Models of care for chronic conditions in low/middle- income countries: a ‘best fit’ framework synthesis. BMJ global health. 2018; 3(6): e001077. https://doi.org/10.1136/bmjgh-2018-001077
16. Craig P., Dieppe P., Macintyre S., et al. Developing and evaluating complex interventions: following considerable development in the field since 2006, MRC and NIHR have jointly commissioned an update of this guidance to be published in 2019. BMJ. 2019; 50(5): 587–592. https://doi.org/10.1136/bmj.a1655
17. Lall D., Engel N., Srinivasan P.N., et al. Improving primary care for diabetes and hypertension: findings from implementation research in rural South India. BMJ Open. 2020; 10(12): e040271. https://doi:10.1136/bmjopen-2020-040271
18. Pearson-Stuttard J., Ezzati M., Gregg E.W. Multimorbidity – a defining challenge for health systems. The Lancet Public Health. 2019; 4(12): e599–e600. https://doi.org/10.1016/S2468-2667(19)30222-1
19. Martinez M., Sapag J.C., Zamorano P., et al. Contribution of a multimorbidity personcentered care strategy to the Comprehensive Family and Community Healthcare Model in Chile. Revista Medica De Chile. 2022; 150(6): 782–787.
20. Margozzini P., Passi Á. Encuesta Nacional de Salud ENS. 2016–2017: un aporte a la planificación sanitaria y políticas públicas en Chile. ARS Med Rev Ciencias Médicas. 2018; 43(1): 30.
21. Varela T., Zamorano P., Muñoz P., et al. Evaluation of the implementation progress through key performance indicators in a new multimorbidity patient-centered care model in Chile. BMC Health Serv Res. 2023; 23(1): 439. https://doi.org/10.1186/s12913-023-09412-9
22. Aksenova E.I. A doctor’s assistant is a key resource of the proactive dispensary monitoring program. Moscow Medicine. 2022; 5(51): 64–71 (In Russian).
23. Znachkova E.A., Grishina N.K., Serdiukovskii S.M., et al. The medical care provision to people older than 60 years with multiple chronic diseases in Moscow. Problems of Social Hygiene, Public Health and History of Medicine. 2017; 25(3): 163–167 (In Russian). https://doi.org/10.18821/0869-866X-2017-25-3-163-167
24. Schenker M., Harth da Costa D. Advances and challenges of health care of the elderly population with chronic diseases in Primary Health Care. Ciênc. saúde colet. 2019; 24(4): 1369–1380. URL: https://doi.org/10.1590/1413-81232018244.01222019
25. Brettel J.H., Manuwald U., Hornstein H., et al. Chronic-Care-Management Programs for Multimorbid Patients with Diabetes in Europe: A Scoping Review with the Aim to Identify the Best Practice. Journal of diabetes research. 2021; 6657718. https://doi.org/10.1155/2021/6657718
26. Vainieri M., Quercioli C., Maccari M., et al. Reported experience of patients with single or multiple chronic diseases: empirical evidence from Italy. BMC health services research. 2018; 18: 659. https://doi.org/10.1186/s12913-018-3431-0
Об авторах
Н. Н. КамынинаРоссия
Камынина Наталья Николаевна – д-р мед. наук, канд. пед. наук, доцент, заместитель директора по научной работе
ул. Шарикоподшипниковская, д. 9, г. Москва, 11508
А. С. Тимофеева
Россия
Тимофеева Алена Сергеевна – младший научный сотрудник
ул. Шарикоподшипниковская, д. 9, г. Москва, 11508
Рецензия
Для цитирования:
Камынина Н.Н., Тимофеева А.С. Модели работы с пациентами старше трудоспособного возраста, страдающими хроническими неинфекционными заболеваниями: обзор зарубежных и российских практик. Национальное здравоохранение. 2023;4(4):14-22. https://doi.org/10.47093/2713-069X.2023.4.4.14-22
For citation:
Kamynina N.N., Timofeeva A.S. Models of work with patients older than working age suffering from chronic non-infectious diseases: overview of foreign and Russian practices. National Health Care (Russia). 2023;4(4):14-22. (In Russ.) https://doi.org/10.47093/2713-069X.2023.4.4.14-22























